Пароксизмальная тахикардия — состояние, характеризующееся внезапными и повторяющимися эпизодами учащенного сердечного ритма, вызывающее дискомфорт и тревогу у пациентов. Это нарушение может быть самостоятельным заболеванием или симптомом серьезных сердечно-сосудистых проблем. В статье рассмотрим основные причины пароксизмальной тахикардии, ее симптомы и современные методы лечения, что поможет читателям осознать свое состояние и обратиться за медицинской помощью.
Разновидности
Пароксизмальная тахикардия имеет несколько типов, которые зависят от места возникновения проблемы в проводящей системе сердца. Основные виды этого состояния включают:
- Суправентрикулярная или наджелудочковая тахикардия, которая может быть предсердной или атриовентрикулярной (в этом случае проблема возникает в соединении предсердий и желудочков).
- Желудочковая тахикардия, возникающая в тканях желудочков, может быть как нестойкой, так и стойкой (длится более 30 секунд).
Кроме того, заболевание классифицируется по характеру его течения:
- острая форма;
- периодически возвращающаяся;
- непрерывно рецидивирующая.
Две последние формы могут привести к износу сердечной мышцы, что, в свою очередь, может вызвать развитие сердечной недостаточности. По степени опасности желудочковая тахикардия занимает лидирующие позиции, так как именно она может привести к остановке сердца.
Пароксизмальная тахикардия возникает в результате нарушений электрической активности сердца, что приводит к его учащенному сокращению. Врачи отмечают, что основными причинами могут быть стресс, физическая нагрузка, заболевания сердца, а также нарушения электролитного баланса. Симптомы заболевания включают внезапные приступы учащенного сердцебиения, одышку, головокружение и даже обмороки. Важно отметить, что у некоторых пациентов пароксизмальная тахикардия может протекать бессимптомно. Лечение зависит от частоты и тяжести приступов. Врач может рекомендовать медикаментозную терапию, направленную на восстановление нормального ритма сердца, а в более сложных случаях — проведение электрической кардиоверсии или абляции. Регулярные обследования и контроль состояния пациента играют ключевую роль в управлении этим заболеванием.
https://youtube.com/watch?v=Eu59opZ048c
Причины возникновения пароксизмальной тахикардии
Хотя пароксизмальная тахикардия не всегда связана с органическими заболеваниями сердечной мышцы, важно разобраться в причинах, которые могут привести к таким состояниям. Существует несколько факторов, способствующих развитию наджелудочковой пароксизмальной тахикардии:
- Дополнительные пути проведения нервных импульсов — это врождённая аномалия, которая может проявиться в любой момент жизни. Существует несколько типов этой патологии, среди которых наиболее известны пучок Кента и пучок Джеймса. Эти дополнительные пучки могут вызывать преждевременное возбуждение желудочков, так как сигнал часто отправляется в обратном направлении, циркулируя между основным и дополнительным пучками. Это состояние и приводит к наджелудочковой пароксизмальной тахикардии.
- Токсическое воздействие сердечных гликозидов может возникнуть при их передозировке. Антиаритмические препараты также могут иметь аритмогенное действие.
- Неврологические проблемы, стрессы и эмоциональные потрясения.
- Употребление алкоголя и наркотиков.
- Избыточное количество кардиотропных гормонов.
- Заболевания желудка, почек и печени.
Желудочковая пароксизмальная тахикардия возникает по другим причинам, и здесь на первый план выходят органические поражения сердца:
- Ишемическая болезнь сердца и инфаркт миокарда, которые приводят к рубцовым изменениям в мышечной ткани.
- Миокардиты, кардиомиопатии, миокардиодистрофии и врождённые пороки сердца.
- Синдром Бругада, связанный с генетическими мутациями белков, что нарушает транспортировку натрия в клетку миокарда, снижая сократимость и эффективность проведения импульсов.
Пароксизм может быть спровоцирован следующими факторами:
- стрессовые ситуации, сильные эмоциональные переживания, физическая нагрузка;
- употребление алкоголя, наркотиков или курение;
- гипертонический криз;
- очередная доза гликозида или антиаритмического препарата.
| Причина возникновения | Симптомы | Лечение |
|---|---|---|
| Нарушения в электрической системе сердца: | Внезапное учащенное сердцебиение: | Медикаментозное: |
| — Дополнительные проводящие пути (синдром Вольфа-Паркинсона-Уайта) | — Ощущение «трепетания» или «перебоев» в груди | — Бета-блокаторы (метопролол, бисопролол) |
| — Эктопические очаги возбуждения | — Головокружение, слабость | — Блокаторы кальциевых каналов (верапамил, дилтиазем) |
| — Нарушения автоматизма синусового узла | — Одышка, затрудненное дыхание | — Антиаритмические препараты (флекаинид, пропафенон, амиодарон) |
| Факторы, провоцирующие приступы: | — Боль или дискомфорт в груди | Немедикаментозное: |
| — Стресс, эмоциональное напряжение | — Обмороки или предобморочные состояния | — Вагусные пробы (натуживание, кашель, погружение лица в холодную воду) |
| — Чрезмерное употребление кофеина, алкоголя, никотина | — Повышенное потоотделение | — Избегание провоцирующих факторов |
| — Физические нагрузки | — Чувство тревоги, паники | — Регулярные физические упражнения (по согласованию с врачом) |
| — Некоторые лекарственные препараты (например, противопростудные) | В тяжелых случаях: | — Достаточный сон и отдых |
| — Гормональные изменения (беременность, менопауза) | — Снижение артериального давления | Инвазивное: |
| — Заболевания щитовидной железы | — Потеря сознания | — Радиочастотная аблация (РЧА) — разрушение аномальных проводящих путей |
| — Электролитные нарушения (дефицит калия, магния) | — Имплантация кардиовертера-дефибриллятора (ИКД) — при высоком риске жизнеугрожающих аритмий | |
| — Ишемическая болезнь сердца | ||
| — Пороки сердца |
Чем опасна пароксизмальная тахикардия
Приступ пароксизмальной тахикардии представляет собой серьезную угрозу, особенно если он длится долго. В таких случаях может возникнуть кардиогенный шок, который приводит к нарушению сознания и ухудшению кровообращения в тканях организма. Также существует риск развития острой сердечной недостаточности и легочного отека. Последний из этих состояний возникает из-за застоя в легких. Ситуация усугубляется снижением сердечного выброса, что может привести к уменьшению коронарного кровотока, необходимого для обеспечения сердечной мышцы кислородом. В результате этого может развиться стенокардия, которая проявляется острыми, но кратковременными болевыми ощущениями в области сердца.
https://youtube.com/watch?v=81AONvohy1g
Симптомы и диагностика заболевания
Пароксизмальная тахикардия классифицируется в соответствии с МКБ 10 под кодом I47. Российская медицинская система согласуется с этой классификацией. Признаки пароксизмальной тахикардии обычно выражены достаточно ярко, и в некоторых случаях диагноз можно установить даже без дополнительных исследований. В ходе беседы с пациентом врач может выявить следующие симптомы, характерные для данного состояния:
- внезапные толчки в области сердца, за которыми следует увеличение частоты сердечных сокращений;
- отёк лёгких у пациентов с сердечной недостаточностью;
- общая слабость, недомогание и озноб;
- дрожь в теле и головные боли;
- ощущение кома в горле и колебания артериального давления;
- обмороки встречаются редко;
- боли в груди, схожие со стенокардией, возникают при органических поражениях сердечной мышцы;
- частое мочеиспускание (моча светлая, с низким удельным весом) указывает на отсутствие сердечной недостаточности.
Однако для окончательной постановки диагноза недостаточно только опроса и анализа симптомов. Обязательно проводится электрокардиограмма.
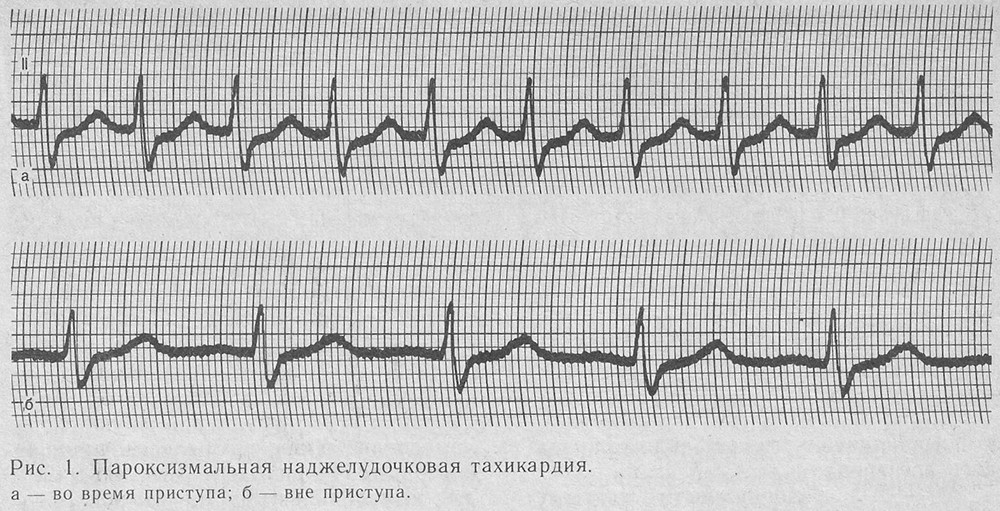
Пароксизмальная тахикардия на ЭКГ не всегда может быть выявлена. В состоянии покоя аппарат может не зафиксировать никаких отклонений. В таких случаях назначается исследование с физической нагрузкой, которое должно спровоцировать приступ.
На основании результатов ЭКГ можно определить форму заболевания. Важно обратить внимание на характеристики зубца Р:
- если он располагается перед комплексом QRS, это указывает на предсердное происхождение очага;
- при отрицательном значении зубца связь имеет предсердно-желудочковый характер;
- расширенный и деформированный QRS с неизменённым зубцом говорит о желудочковой форме.
Если проблема не была выявлена на ЭКГ и физические нагрузки не помогли в диагностике, врач может назначить суточный мониторинг ЭКГ. В этом случае аппарат будет фиксировать короткие эпизоды, которые пациент может не замечать. Реже проводятся записи эндокардиальной ЭКГ, УЗИ, МРТ и МСКТ.
Лечение недуга
Нет универсального метода лечения пароксизмальной тахикардии, так как подход зависит от её типа и наличия осложнений. Рассмотрим все возможные ситуации:
- Желудочковая форма требует госпитализации и лечения в стационаре. Исключение составляют идиопатические случаи без осложнений, которые не требуют таких радикальных мер. В больнице может быть назначено введение антиаритмических препаратов или электроимпульсная терапия, если первый метод не дал результатов.
- Пароксизмальная тахикардия нуждается в амбулаторном наблюдении у кардиолога. Назначение лекарств происходит под контролем ЭКГ. Для предотвращения развития мерцательной аритмии применяются β-адреноблокаторы.
- Хирургическое вмешательство при пароксизмальной тахикардии проводится только в тяжелых случаях, когда медикаментозное лечение оказывается неэффективным. Хирургия включает деструкцию дополнительных путей, по которым передаются импульсы. Также может быть выполнена радиочастотная абляция или установка кардиостимуляторов и дефибрилляторов.
Неотложная помощь при пароксизмальной тахикардии
Если у ваших родных возникла подобная ситуация, важно знать, как правильно справиться с приступом пароксизмальной тахикардии. Правильные действия могут предотвратить серьезные последствия и снизить риск осложнений.
- Успокойте пациента и предложите ему лечь, особенно если он чувствует слабость или головокружение.
- Обеспечьте приток свежего воздуха: расстегните воротник и снимите стесняющую одежду.
- Проведите вагусные пробы.
- Если состояние не улучшается или ухудшается, немедленно вызовите скорую помощь.
https://youtube.com/watch?v=STYuEODw5HI
Осложнения пароксизмальной тахикардии
Это заболевание может быть опасным из-за возможных осложнений. Ниже представлен список этих осложнений:
- мерцательная аритмия — серьезная проблема, способная привести к внезапной сердечной смерти;
- острая сердечная недостаточность может привести к кардиогенному шоку и отеку легких;
- пароксизмальная тахикардия может стать причиной инфаркта миокарда и стенокардии;
- существующая хроническая сердечная недостаточность может ухудшиться и усугубиться.
Состояние сердечно-сосудистой системы и наличие негативных изменений в кровообращении — это ключевые факторы, влияющие на риск развития сердечной недостаточности. Особенно опасны затяжные приступы, которые могут длиться до недели.
Профилактика пароксизмальной тахикардии
Можно ли избежать такого диагноза и снизить риск возникновения осложнений? Безусловно, да. Для этого необходимо следовать простым рекомендациям, которые помогут сформировать здоровый образ жизни:
- Уменьшение эмоциональной возбудимости можно достичь с помощью успокаивающих средств.
- Приступы можно предотвратить с помощью медикаментозной терапии, которая варьируется в зависимости от типа тахикардии.
- Здоровый образ жизни — это основа профилактики сердечно-сосудистых заболеваний. Важно придерживаться сбалансированного и полезного питания, исключая вредные продукты, алкоголь, кофе и табак.
- Избыточный вес — это проблема, с которой необходимо активно бороться. В противном случае избежать сердечных заболеваний будет сложно.
- Уровень холестерина и артериальное давление должны находиться в пределах нормы. Их следует регулярно контролировать.
- В случае возникновения приступов и высокой вероятности сердечной недостаточности потребуется принимать определенные медикаменты. К ним относятся β-блокаторы, антиаритмические препараты и антиагреганты. Решение о том, будет ли лечение пожизненным или временным, примет ваш врач.
Когда ставится такой диагноз, многие начинают волноваться о том, как жить с пароксизмальной тахикардией. Однако, если следовать приведённым рекомендациям, жизнь может оставаться полноценной и радостной. В конечном итоге, многое зависит от типа и стадии заболевания.
Как решается вопрос с инвалидностью?
В данном разделе мы хотим обсудить тему инвалидности. К основным критериям, определяющим инвалидность, относятся следующие аспекты:
- Хроническая сердечная недостаточность 1-2 степени и выше;
- эпизоды пароксизмальной желудочковой тахикардии, сопровождающиеся органическим повреждением сердечной мышцы;
- пароксизмальные тахикардии как суправентрикулярного, так и желудочкового типа.
Если у человека присутствуют указанные выше факторы, ему может быть присвоена инвалидность при наличии пароксизмальной тахикардии.
Как быть призывникам?
Это важный вопрос, который интересует как молодежь, так и их родителей. Могут ли призвать в армию, если у молодого человека диагностирована приступообразная пароксизмальная тахикардия? Такой диагноз может стать основанием для признания его непригодным к военной службе, но с определёнными нюансами:
- Неприятные ощущения могут стать причиной для отсрочки, предоставляемой для диагностики и лечения.
- Если симптомы тахикардии быстро исчезают после приема успокаивающих средств, это не является основанием для признания молодого человека непригодным к службе.
- Наличие серьёзных сердечно-сосудистых заболеваний в сочетании с тахикардией может стать основанием для освобождения от службы.
- Серьёзные нарушения в работе сердечно-сосудистой, нервной или эндокринной систем, где пароксизмальная тахикардия является одним из симптомов, также могут служить поводом для отстранения от службы.
В заключение, можно отметить, что приступообразная тахикардия, не сопровождающаяся другими заболеваниями и осложнениями, не является основанием для отказа от призыва в армию.
Прогноз
Когда речь идет о наджелудочковой пароксизмальной тахикардии, стоит отметить, что в 85% случаев заболевание имеет благоприятный исход. Это возможно благодаря изменениям в образе жизни, соблюдению назначений врача и регулярным визитам к кардиологу. Если же не предпринимать никаких мер, состояние может ухудшиться и привести к серьезным осложнениям.
Ситуация с желудочковой формой заболевания значительно более тревожная. Риск возрастает, особенно при наличии инфаркта миокарда, и в таких случаях 40-50% пациентов могут не дожить до конца года. Для повышения шансов на положительный исход может потребоваться хирургическое вмешательство.
Своевременное обращение к специалисту, полное обследование, строгое следование рекомендациям кардиолога и ведение здорового образа жизни — все это способствует решению проблемы и позволяет наслаждаться полноценной жизнью на протяжении многих лет.
Роль образа жизни в развитии пароксизмальной тахикардии
Образ жизни играет значительную роль в развитии пароксизмальной тахикардии, так как многие факторы, связанные с повседневной деятельностью человека, могут способствовать возникновению этого состояния. Ключевыми аспектами, влияющими на сердечный ритм, являются питание, физическая активность, стресс и употребление вредных веществ.
Во-первых, неправильное питание, богатое насыщенными жирами, сахаром и солью, может привести к развитию сердечно-сосудистых заболеваний, что, в свою очередь, увеличивает риск возникновения пароксизмальной тахикардии. Избыточное потребление кофеина и алкоголя также может вызывать учащение сердечного ритма, так как эти вещества стимулируют нервную систему и могут провоцировать аритмии.
Во-вторых, уровень физической активности имеет прямое влияние на здоровье сердечно-сосудистой системы. Регулярные физические нагрузки способствуют укреплению сердечной мышцы, улучшению кровообращения и снижению стресса. Однако, чрезмерные физические нагрузки или резкие изменения в режиме тренировок могут привести к перегрузке сердца и спровоцировать эпизоды тахикардии.
Стресс и эмоциональное напряжение также являются важными факторами, способствующими развитию пароксизмальной тахикардии. Хронический стресс может вызывать выброс адреналина, что приводит к учащению сердечного ритма. Методы управления стрессом, такие как медитация, йога и дыхательные практики, могут помочь снизить риск возникновения тахикардии.
Кроме того, курение и употребление наркотиков, таких как кокаин, могут значительно увеличить вероятность развития пароксизмальной тахикардии. Эти вещества негативно влияют на сердечно-сосудистую систему, вызывая сужение сосудов и увеличение нагрузки на сердце.
Таким образом, образ жизни играет ключевую роль в развитии пароксизмальной тахикардии. Изменение привычек, таких как улучшение питания, увеличение физической активности, управление стрессом и отказ от вредных веществ, может существенно снизить риск возникновения этого состояния и улучшить общее состояние здоровья.
Современные методы диагностики пароксизмальной тахикардии
Пароксизмальная тахикардия (ПТ) представляет собой состояние, при котором наблюдается внезапное и резкое увеличение частоты сердечных сокращений, часто превышающее 100 ударов в минуту. Для правильной диагностики этого состояния используются различные современные методы, которые позволяют не только подтвердить наличие ПТ, но и определить ее тип, причины возникновения и возможные осложнения.
Электрокардиография (ЭКГ) является основным методом диагностики пароксизмальной тахикардии. Этот неинвазивный тест позволяет зарегистрировать электрическую активность сердца и выявить характерные изменения, связанные с тахикардией. Важно отметить, что ЭКГ может быть выполнена как в состоянии покоя, так и во время приступа, что дает возможность врачу увидеть, как именно изменяется сердечный ритм в разные моменты времени.
Для более детального изучения сердечного ритма и выявления скрытых нарушений может использоваться суточное мониторирование ЭКГ (Холтеровское мониторирование). Этот метод позволяет записывать электрическую активность сердца в течение 24-48 часов, что дает возможность зафиксировать эпизоды тахикардии, которые могут не проявляться во время стандартного ЭКГ. Пациент носит специальный портативный прибор, который регистрирует данные, а затем врач анализирует полученные результаты.
Эхокардиография (УЗИ сердца) также может быть использована для диагностики пароксизмальной тахикардии. Этот метод позволяет оценить структуру и функцию сердца, выявить возможные аномалии, такие как пороки сердца или изменения в сердечной мышце, которые могут способствовать развитию тахикардии. Эхокардиография помогает исключить органические причины, которые могут быть связаны с возникновением ПТ.
В некоторых случаях может потребоваться электрофизиологическое исследование (ЭФИ), которое позволяет более точно определить источник тахикардии. Этот инвазивный метод включает введение катетеров в сердце через сосуды, что позволяет врачам записывать электрическую активность сердца изнутри и выявлять аномальные электрические пути, которые могут вызывать пароксизмы тахикардии.
Кроме того, для диагностики могут использоваться лабораторные исследования, включая анализы крови, которые помогают выявить возможные метаболические нарушения, такие как дисбаланс электролитов или гормональные изменения, способствующие развитию тахикардии.
Важно отметить, что диагностика пароксизмальной тахикардии требует комплексного подхода и учета всех возможных факторов, включая анамнез пациента, наличие сопутствующих заболеваний и образ жизни. Современные методы диагностики позволяют врачам точно определить тип тахикардии и разработать индивидуальный план лечения, что является ключевым для успешного управления этим состоянием.
Психологические аспекты и влияние стресса на пароксизмальную тахикардию
Пароксизмальная тахикардия, характеризующаяся внезапными и часто повторяющимися эпизодами учащенного сердечного ритма, может иметь множество причин, среди которых важную роль играют психологические аспекты и стрессовые факторы. Психологическое состояние человека напрямую влияет на работу сердечно-сосудистой системы, и в условиях стресса может возникать ряд физиологических изменений, способствующих развитию тахикардии.
Во время стресса в организме происходит выброс адреналина и других гормонов стресса, что приводит к увеличению частоты сердечных сокращений. Это является естественной реакцией организма на угрозу, однако у некоторых людей такая реакция может стать чрезмерной и привести к пароксизмальной тахикардии. Хронический стресс, тревожные расстройства и депрессия могут усугублять ситуацию, вызывая постоянное напряжение и повышая вероятность возникновения эпизодов тахикардии.
Кроме того, психологические факторы могут влиять на восприятие симптомов тахикардии. Люди, страдающие от тревожных расстройств, могут более остро реагировать на физические ощущения, такие как учащенное сердцебиение, что может приводить к циклу тревоги и учащения сердечного ритма. Это создает порочный круг, в котором страх перед тахикардией вызывает еще большее напряжение и, как следствие, новые эпизоды.
Важно отметить, что стресс не только может провоцировать пароксизмальную тахикардию, но и затруднять ее лечение. Люди, испытывающие постоянный стресс, могут быть менее восприимчивыми к медикаментозной терапии и другим методам лечения, что требует комплексного подхода к терапии, включающего как медицинские, так и психологические методы.
Психотерапия, особенно когнитивно-поведенческая терапия, может быть эффективным методом в лечении пароксизмальной тахикардии, связанной со стрессом. Она помогает пациентам осознать и изменить негативные мысли и поведение, которые могут способствовать развитию тахикардии. Кроме того, методы релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и, как следствие, уменьшить частоту эпизодов тахикардии.
Таким образом, понимание психологических аспектов и влияния стресса на пароксизмальную тахикардию является важным шагом в ее диагностике и лечении. Комплексный подход, включающий как медицинские, так и психологические методы, может значительно улучшить качество жизни пациентов и снизить частоту эпизодов тахикардии.