Пересадка сердца — сложная операция, которая может стать единственным шансом на жизнь для пациентов с тяжелыми сердечными заболеваниями. В статье рассмотрим показания к трансплантации, подготовку к операции, саму процедуру, а также вопросы листа ожидания и стоимости операции в стране и за рубежом. Эта информация поможет пациентам и их близким понять процесс пересадки сердца, оценить прогнозы и принять обоснованные решения в критической ситуации.
Кому показана пересадка
Получение донорского сердца представляет собой весьма сложный процесс, поэтому трансплантация этого органа осуществляется только в самых критических ситуациях. Существует несколько сердечно-сосудистых заболеваний, при которых может быть показана такая операция. К основным показаниям для трансплантации относятся следующие тяжелые состояния:
- Завершающая стадия хронической сердечной недостаточности, при которой пациент испытывает значительные ограничения в физической активности, наблюдаются выраженные отеки конечностей или даже всего тела, а одышка возникает даже в состоянии покоя.
- Серьезные пороки сердца, как врожденные, так и приобретенные.
- Заболевания, которые невозможно вылечить ни с помощью консервативных, ни хирургических методов – это могут быть тяжелые нарушения сердечного ритма или стенокардия, не поддающаяся лечению.
- Кардиомиопатия, при которой происходят структурные изменения, в результате которых волокна миокарда заменяются рубцовой тканью.
- Наличие опухоли в сердце.
Все эти случаи, связанные с нарушениями работы сердца, требуют от пациента не только желания пройти данное хирургическое вмешательство, но и готовности вести здоровый образ жизни, а также постоянного наблюдения со стороны медицинских специалистов на протяжении всей жизни.
Пересадка сердца — это сложная и высокотехнологичная операция, требующая тщательной подготовки и понимания как со стороны врачей, так и со стороны пациентов. Врачи подчеркивают, что основным критерием для успешной пересадки является наличие подходящего донора, что может занять значительное время. Кроме того, важно учитывать состояние здоровья пациента до операции: наличие сопутствующих заболеваний может снизить шансы на успешное восстановление. После пересадки необходима пожизненная иммуносупрессивная терапия для предотвращения отторжения органа, что требует регулярного контроля и соблюдения рекомендаций специалистов. Врачи также отмечают, что психологическая поддержка играет ключевую роль в процессе реабилитации, помогая пациентам адаптироваться к новой жизни с transplanted organ.
https://youtube.com/watch?v=PXF1O7FEsEc
Что может препятствовать проведению операции
К сожалению, не каждый пациент может рассчитывать на получение донорского сердца. Существует множество причин, которые этому способствуют:
- Ограниченное количество доноров. Донором может стать только тот человек, у которого зафиксирована смерть головного мозга, при этом сердце должно быть в идеальном состоянии.
- Долгий список ожидания. Особенно это касается детей, так как орган должен соответствовать строгим требованиям, и такие параметры могут совпадать у нескольких десятков пациентов, которые стоят в очереди раньше.
- Иногда донорское сердце не удается доставить вовремя, поскольку операцию необходимо провести не позднее чем через шесть часов после его изъятия.
- Некоторые пациенты отказываются от пересадки по этическим или религиозным соображениям. Например, в христианстве считается, что человек остается живым, пока его сердце продолжает биться.
- Страх перед длительной и дорогостоящей реабилитацией может остановить пациента.
- Возрастные ограничения. Обычно операции не проводят людям старше 60 лет, хотя бывают и исключения.
Помимо указанных факторов, пересадку сердца могут не провести из-за ряда других заболеваний, не связанных с кардиологией. К ним относятся:
- тяжелая легочная гипертензия;
- сахарный диабет с уже начавшимися осложнениями на сетчатку глаз, сосуды или почки;
- острые инфекционные заболевания;
- ВИЧ и туберкулез;
- аутоиммунные заболевания, такие как ревматизм, артрит, красная волчанка и другие;
- тяжелая печеночная или почечная недостаточность;
- хронические серьезные заболевания легких;
- онкологические заболевания;
- зависимость от алкоголя или наркотиков;
- тяжелые психические расстройства.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Показания к пересадке | Тяжелая сердечная недостаточность, не поддающаяся медикаментозному лечению, при которой ожидаемая продолжительность жизни составляет менее 1-2 лет. | Ишемическая болезнь сердца, кардиомиопатии, врожденные пороки сердца, миокардит. |
| Противопоказания | Активные инфекции, злокачественные опухоли, тяжелые заболевания других органов, наркомания, алкоголизм, психические расстройства. | Возраст (обычно до 65-70 лет), ожирение, сахарный диабет с осложнениями. |
| Процесс ожидания | Включение в лист ожидания после тщательного обследования. Время ожидания может составлять от нескольких месяцев до нескольких лет. | Совместимость по группе крови, размеру сердца, тканевая совместимость. Поддержание здоровья во время ожидания. |
| Сама операция | Удаление больного сердца и имплантация донорского. Длительность операции 4-8 часов. | Проводится под общим наркозом. Высокотехнологичное вмешательство. |
| Послеоперационный период | Интенсивная терапия, реабилитация, прием иммуносупрессивных препаратов на протяжении всей жизни. | Риск отторжения донорского органа, инфекции, побочные эффекты от лекарств. |
| Прогноз и качество жизни | Значительное улучшение качества и продолжительности жизни. Регулярные обследования и строгий режим. | Средняя продолжительность жизни после пересадки сердца составляет 10-15 лет, но может быть и дольше. |
| Психологическая поддержка | Важность психологической помощи пациенту и его семье до и после операции. | Адаптация к новой жизни, принятие нового сердца, борьба со страхом отторжения. |
| Финансовые аспекты | Высокая стоимость операции и последующего лечения. | Необходимость страхования или государственной поддержки. |
Требования к сердцу донора
Как уже упоминалось ранее, сердце может быть извлечено только при условии установления полной смерти головного мозга и отсутствии патологий у донорского органа. Это возможно исключительно в условиях медицинского учреждения. Обычно донор находится в коматозном состоянии и подключен к аппарату искусственной вентиляции легких. Чаще всего такие ситуации возникают после дорожно-транспортных происшествий или инсультов. Комиссия из опытных врачей подтверждает факт смерти головного мозга. Затем у родственников запрашивается письменное согласие на изъятие органов. Без их разрешения можно обойтись только в случае, если донор при жизни дал согласие стать донором.
Если пациент не идентифицирован или у него нет близких, врач может принять решение самостоятельно. В этом случае собирается комиссия, возглавляемая главным врачом учреждения, которая оформляет все необходимые документы. После прибытия хирурга и ассистирующей медсестры осуществляется операция по извлечению органа. Сердце помещается в специальный контейнер с раствором и транспортируется в центр трансплантации.
При выборе донорского сердца медицинские специалисты руководствуются следующими критериями:
- Отсутствие хронических заболеваний сердца, что обязательно подтверждается с помощью УЗИ и ЭКГ. Если донор старше 45 лет, требуется также провести коронароангиографию.
- Не должно быть гепатитов В и С или ВИЧ.
- Отсутствие опухолевых образований.
- Нормальный индекс массы тела.
Обязательно проводится проверка на совместимость сердца донора и реципиента. Для этого осуществляются следующие анализы:
- проверка на совместимость по группе крови;
- оценка приблизительного соответствия размеров сердец, что особенно важно для детей. Этот анализ выполняется с помощью УЗИ.
https://youtube.com/watch?v=u1dgT9gszgs
Как быстро можно сделать пересадку
Когда врач настоятельно советует провести пересадку сердца, пациенту необходимо зарегистрироваться в специализированном медицинском центре по трансплантологии. В этом учреждении его внесут в список ожидания на получение донорского органа. В России существует только «Единый Координационный Центр», который занимается подбором подходящих доноров. Этот центр поддерживает постоянную связь с несколькими больницами, имеющими травматологические или неврологические отделения, откуда чаще всего поступают донорские сердца.
Пересадка сердца осуществляется в следующих учреждениях:
- Московский ФГБУ ФНЦТИО им. Шумакова В. И.
- ФГБУ Северо-Западный федеральный медицинский исследовательский центр им. Алмазова В. А. в Санкт-Петербурге.
- Научно-исследовательский институт патологии кровообращения в Новосибирске.
К сожалению, в нашей стране существуют строгие законодательные ограничения на забор донорских органов, и сердца, подходящие для трансплантации, встречаются крайне редко, что приводит к длинным спискам ожидания. Особенно сложная ситуация с пересадкой сердец у маленьких детей: в России такие операции запрещены законом, и единственным выходом становится обращение в зарубежные клиники.
Сколько стоит трансплантация сердца
Все граждане Российской Федерации имеют право на бесплатную высокотехнологичную медицинскую помощь, включая операции по пересадке органов. Это означает, что если будет найдено подходящее сердце, пациент не понесет финансовых затрат на саму процедуру. Однако помимо самой пересадки сердца, пациента ждет длительный и затратный процесс реабилитации. Этот этап может занять много времени и обойтись реципиенту в сумму около 50 тысяч долларов. Для детей такая пересадка обойдется значительно дороже, поскольку и поиск донора, и сама операция будут проводиться в зарубежных медицинских учреждениях.
Приготовления к пересадке
После подачи заявки в центре трансплантологии пациенту предстоит пройти тщательное обследование. В программу диагностики входят следующие процедуры:
- анализ крови для выявления вирусного гепатита различных типов, ВИЧ, сифилиса и других инфекций;
- тест на свертываемость крови и определение группы крови;
- общий анализ мочи;
- флюорография;
- электрокардиограмма (ЭКГ), коронарная ангиография (КАГ) и ультразвуковое исследование (УЗИ) сердца;
- дополнительная консультация кардиохирурга центра;
- осмотры у оториноларинголога, стоматолога, гинеколога и уролога.
Пациенту обязательно нужно иметь при себе следующие документы: паспорт, СНИЛС, медицинский полис, а также направление на трансплантацию из медицинского учреждения, где он проходил лечение, и выписку с результатами обследования.
Наличие этих документов крайне важно, так как донор может быть найден в любой момент, и реципиенту необходимо как можно быстрее попасть на операционный стол.
Процесс пересадки
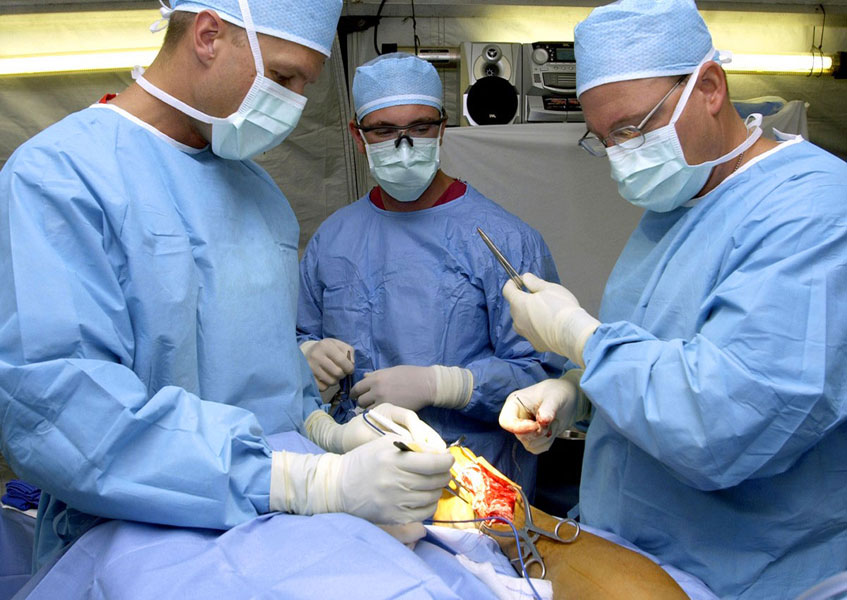
Операция по пересадке сердца обычно занимает около шести часов и выполняется под общим наркозом.
Процесс пересадки сердца проходит по следующему этапному плану:
- Непосредственно перед началом операции у пациента снова берут анализ крови, измеряют артериальное давление и уровень сахара в крови.
- Реципиенту вводят наркоз, который рассчитан на продолжительность операции от 6 до 10 часов.
- После обработки кожи пациента хирурги вскрывают грудную клетку и подключают его к системе искусственного кровообращения, известной как «искусственное сердце».
- Врач удаляет желудочки сердца реципиента, оставляя предсердия и основные сосуды. Затем на их место пришивают желудочки сердца донора.
- На время операции пациенту устанавливают кардиостимулятор, который будет контролировать сердечный ритм в послеоперационный период.
- После завершения операции грудная клетка пациента зашивается. К сожалению, после такой процедуры остается довольно заметный шрам, который проходит от шеи до пупка. У пациента на всю жизнь остается крупный и заметный рубец.
- В послеоперационный период реципиенту назначают терапию, направленную на поддержание работы сердца и подавление иммунной реакции, чтобы предотвратить отторжение донорского органа.
Детская трансплантология
Пересадка сердца у детей — это одна из самых сложных операций в данной области, и она осуществляется значительно реже, чем у взрослых. Основным показанием для такого хирургического вмешательства является переход сердечного заболевания в терминальную стадию, когда ребенку остается жить около полугода. Донорские сердца для детей встречаются крайне редко, и почти половина маленьких пациентов не доживает до момента операции.
Процесс пересадки сердца у ребенка также имеет свои особенности и сложности, что приводит к более низкому уровню выживаемости по сравнению со взрослыми. Врачи часто сталкиваются с проблемами, такими как позднее отторжение transplanta, атеросклероз коронарных сосудов и нефротоксичность.
Послеоперационный период
Данный период можно условно разделить на четыре этапа.
-
Реанимационный этап – продолжается примерно десять дней. В это время пациенту оказывается интенсивная терапия, направленная на предотвращение отторжения трансплантированного органа, а также на устранение возможных осложнений, таких как кровотечения, аллергические реакции, скопления жидкости в перикарде и прочее. В этот период пациент особенно уязвим к вирусным, грибковым и бактериальным инфекциям. Основная задача медицинского персонала – предотвратить такие ситуации.
-
Госпитализация – пациент должен находиться в медицинском учреждении не менее 30 дней. В этот период будет составлена индивидуальная схема приема медикаментов и проведены необходимые обследования.
-
Постгоспитальный этап – пациент возвращается домой, продолжает принимать назначенные лекарства, проходит наблюдение у врачей и постепенно возвращается к привычному образу жизни. Этот процесс восстановления может занять около года.
-
Четвертый этап будет продолжаться всю оставшуюся жизнь и характеризуется восстановлением частичной работоспособности и возможностью вести активный образ жизни. Человек, перенесший операцию, обязан регулярно проходить обследования, чтобы контролировать функционирование нового органа и поддерживать его работоспособность. Кроме того, крайне важно придерживаться здорового образа жизни и следовать рекомендациям врачей по диете.
Длительность жизни после операции
Учитывая, что данная процедура является крайне сложной как в плане выполнения, так и в отношении возможных последствий, риск оказывается достаточно высоким. Согласно статистическим данным, в первый год после операции около 85% пациентов остаются в живых, однако этот показатель постепенно снижается до 73%. Обычно пересаженное сердце функционирует эффективно в течение семи лет, но оно более подвержено дистрофическим изменениям по сравнению со здоровым органом. Примерно половина пациентов доживает до десятилетнего рубежа, хотя встречаются случаи, когда люди живут значительно дольше и ведут активный образ жизни. После трансплантации сердца многие способны без проблем управлять автомобилем.
https://youtube.com/watch?v=NQugX5qaVOU
Рекомендации для жизни после пересадки
Каждый пациент получает ясные рекомендации по дальнейшему образу жизни после трансплантации, и их следует строго придерживаться.
- Регулярно принимать назначенные лекарства, строго соблюдая указанные дозировки.
- Обращать внимание на умеренность в физических нагрузках.
- Следовать предписанной диете, исключив алкоголь и курение.
- Избегать горячих ванн.
- Стараться минимизировать контакты с большим количеством людей, чтобы снизить риск инфекций.
Хотя реципиенту придется соблюдать определенные ограничения на протяжении всей жизни, качество его жизни значительно возрастает. Важно помнить, что до операции пациент страдал от серьезной инвалидности, проявлявшейся в виде сильной одышки, учащенного сердцебиения и отеков. Все эти симптомы существенно ограничивали его возможности и мешали наслаждаться жизнью.
Психологическая поддержка пациентов
Психологическая поддержка пациентов, ожидающих пересадку сердца, играет ключевую роль в процессе подготовки к операции и реабилитации после нее. Эмоциональное состояние пациента может значительно влиять на его физическое здоровье, поэтому важно обеспечить комплексный подход к его психологическому благополучию.
Во-первых, перед операцией многие пациенты испытывают страх и тревогу, связанные с самой процедурой, а также с возможными осложнениями и изменениями в жизни после пересадки. Психологи и психотерапевты могут помочь пациентам справиться с этими эмоциями, предоставляя им инструменты для управления стрессом и беспокойством. Это может включать в себя методы релаксации, такие как медитация, дыхательные упражнения и визуализация.
Во-вторых, важно учитывать, что пересадка сердца – это не только физическая, но и социальная трансформация. Пациенты могут столкнуться с изменениями в своих отношениях с близкими, друзьями и коллегами. Психологическая поддержка может помочь в адаптации к новым условиям жизни, а также в восстановлении социальных связей. Группы поддержки, где пациенты могут делиться своими переживаниями и получать советы от тех, кто уже прошел через подобный опыт, могут оказаться очень полезными.
Кроме того, после операции пациенты могут испытывать депрессию или чувство утраты, так как пересадка сердца часто связана с изменениями в образе жизни и ограничениями. Психологическая поддержка в этот период может включать в себя индивидуальные консультации, а также участие в группах поддержки, где пациенты могут обсудить свои чувства и переживания с теми, кто находится в аналогичной ситуации.
Важно также отметить, что семья пациента играет значительную роль в его психологическом состоянии. Обучение членов семьи основам поддержки и понимания эмоциональных потребностей пациента может значительно улучшить его восстановление. Психологи могут проводить консультации для родственников, помогая им лучше понять, как поддержать пациента в этот непростой период.
В заключение, психологическая поддержка является неотъемлемой частью процесса пересадки сердца. Она помогает пациентам справляться с эмоциональными трудностями, адаптироваться к изменениям в жизни и восстанавливать качество жизни после операции. Комплексный подход к психоэмоциональному состоянию пациентов способствует не только их психологическому благополучию, но и улучшению результатов медицинского вмешательства.
Иммуносупрессивная терапия
Основная цель этой терапии заключается в предотвращении отторжения трансплантированного органа, что является одной из самых серьезных и распространенных проблем после пересадки.
После пересадки сердца организм пациента воспринимает новый орган как чуждый, что может привести к иммунному ответу. Иммунная система начинает атаковать трансплантированное сердце, что может вызвать его повреждение или даже отказ. Чтобы предотвратить это, пациентам назначаются иммуносупрессивные препараты, которые подавляют активность иммунной системы.
Существует несколько классов иммуносупрессивных препаратов, которые могут быть использованы в послеоперационный период:
- Кортикостероиды: Эти препараты, такие как преднизолон, помогают быстро снизить воспаление и подавить иммунный ответ. Однако их длительное применение может привести к побочным эффектам, таким как остеопороз, диабет и увеличение веса.
- Ингибиторы кальциневрина: Препараты, такие как такролимус и циклоспорин, блокируют активацию Т-лимфоцитов, что снижает риск отторжения. Они требуют регулярного мониторинга уровня в крови, чтобы избежать токсичности.
- Антитела: Моноклональные антитела, такие как базилюксимаб, могут использоваться для индукции иммуносупрессии в начале послеоперационного периода. Они помогают быстро подавить иммунный ответ.
- Препараты, подавляющие пролиферацию клеток: Например, азатиоприн и микофенолата мофетил могут быть использованы для снижения пролиферации клеток, что также помогает предотвратить отторжение.
Обычно начинается сразу после пересадки и продолжается на протяжении всей жизни пациента. Дозировка и комбинация препаратов могут изменяться в зависимости от индивидуальных особенностей пациента, наличия побочных эффектов и результатов мониторинга функции трансплантированного сердца.
Важно отметить, что требует строгого соблюдения режима приема препаратов. Пропуск дозы или неправильное использование может привести к серьезным последствиям, включая отторжение органа. Поэтому пациентам рекомендуется вести дневник приема лекарств и регулярно проходить контрольные обследования.
Кроме того, увеличивает риск инфекционных заболеваний, так как подавленная иммунная система менее способна бороться с инфекциями. Пациенты должны быть особенно внимательны к признакам инфекций и соблюдать меры предосторожности, такие как вакцинация и избегание контакта с больными.
В заключение, является критически важной частью процесса восстановления после пересадки сердца. Она требует внимательного подхода и постоянного мониторинга, чтобы обеспечить успешное функционирование трансплантированного органа и минимизировать риски для здоровья пациента.
Современные технологии и инновации в трансплантологии
Одним из ключевых направлений является использование механических устройств поддержки сердца, таких как искусственные сердца и насосы. Эти устройства могут временно заменить функцию сердца, позволяя пациентам дожидаться донорского органа. Например, устройства типа LVAD (левожелудочковый вспомогательный насос) используются для поддержки пациентов с тяжелой сердечной недостаточностью, что значительно увеличивает шансы на успешную трансплантацию.
Кроме того, в трансплантологии активно применяются технологии 3D-печати. С их помощью можно создавать точные модели сердца и сосудов пациента, что позволяет хирургам лучше планировать операцию и минимизировать риски. 3D-печать также используется для создания индивидуальных имплантатов и протезов, которые идеально подходят конкретному пациенту.
Генетические исследования и биоинженерия также играют важную роль в развитии трансплантологии. Ученые работают над созданием органов, выращенных из клеток самого пациента, что может устранить проблему отторжения донорских органов. Такие технологии находятся на стадии активных исследований, но уже сейчас они открывают новые горизонты для будущих пересадок.
Современные методы иммуносупрессии, которые применяются после пересадки, также стали более эффективными и безопасными. Новые препараты помогают снизить риск отторжения органа, минимизируя при этом побочные эффекты. Это позволяет пациентам быстрее восстанавливаться после операции и возвращаться к привычной жизни.
Наконец, важным аспектом является развитие систем учета и распределения донорских органов. Использование информационных технологий и алгоритмов позволяет более эффективно управлять списками ожидания и оптимизировать процесс пересадки, что в свою очередь увеличивает количество успешных операций.
Таким образом, современные технологии и инновации в трансплантологии открывают новые возможности для пациентов с сердечной недостаточностью, делая пересадку сердца более доступной и безопасной. Эти достижения не только повышают шансы на выживание, но и значительно улучшают качество жизни людей, нуждающихся в этой сложной и жизненно важной процедуре.