Стенокардия — серьезное состояние, сигнализирующее о сердечно-сосудистых заболеваниях и требующее внимания. В статье рассмотрим основные причины, симптомы, лечение и профилактику стенокардии. Понимание механизмов и клинических проявлений заболевания поможет читателям распознать опасные признаки и обратиться за медицинской помощью, что снизит риск осложнений и улучшит качество жизни.
Описание заболевания
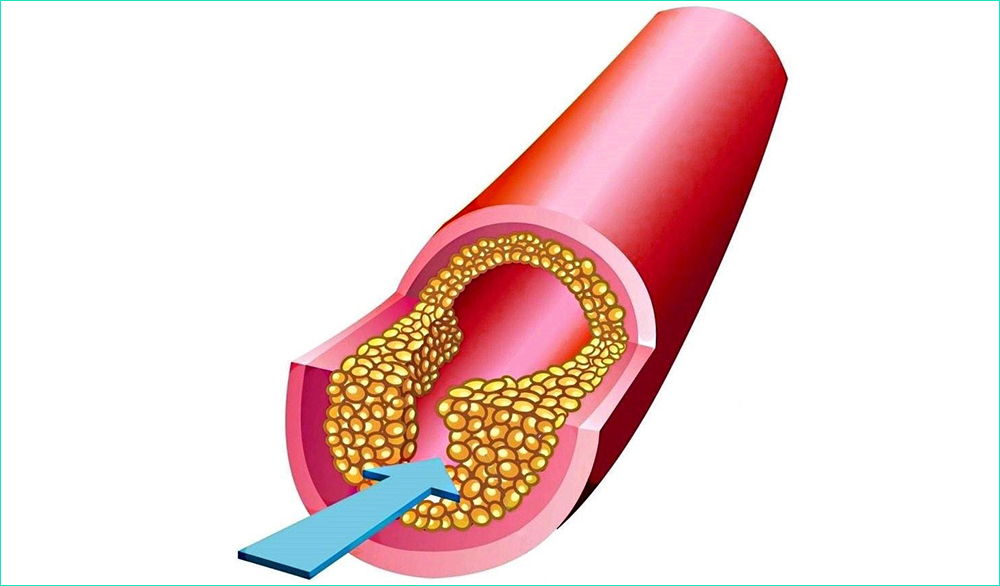
Стенокардия, несмотря на своё кажущееся безобидным название, представляет собой серьёзную угрозу для здоровья. Этот недуг относится к ишемической болезни сердца (ИБС) и возникает из-за недостаточного кровоснабжения миокарда. Проблемы с микроциркуляцией в коронарных сосудах чаще всего развиваются на фоне образования атеросклеротических бляшек или спазмов сосудов.
Стенокардия, возникшая впервые, обозначает заболевание, которое начинает развиваться при отсутствии ранее существовавших сердечно-сосудистых заболеваний. Первым симптомом её появления являются необычные для человека боли в области сердца, которые повторяются на протяжении нескольких недель. Кроме того, недуг может проявляться нерегулярными приступами нехватки воздуха и удушья, а также нарушениями сердечного ритма.
По статистике, стенокардия часто предшествует инфаркту миокарда, что делает её особенно опасной для жизни. В отличие от инфаркта, впервые возникшая стенокардия характеризуется менее выраженными болевыми ощущениями и кратковременностью приступов. Обычно они проходят через несколько минут после приёма обычного «Нитроглицерина» и возникают не чаще одного раза в два дня на начальных стадиях. Если не начать лечение, заболевание будет прогрессировать, а приступы станут более частыми и интенсивными.
Врачи отмечают, что стенокардия, как проявление ишемической болезни сердца, может развиваться по различным причинам, включая атеросклероз, гипертонию и диабет. Основными симптомами являются боли в груди, которые могут иррадиировать в плечо, шею или челюсть, а также одышка и чувство тревоги. Важно, что эти проявления могут возникать при физической нагрузке или эмоциональном стрессе. Тактика лечения включает медикаментозную терапию, направленную на улучшение кровоснабжения миокарда, а также изменение образа жизни: отказ от курения, контроль веса и регулярные физические нагрузки. Профилактика стенокардии заключается в своевременном лечении сопутствующих заболеваний и регулярных медицинских осмотрах, что позволяет выявить и устранить факторы риска на ранних стадиях.
Причины возникновения
Стенокардия не возникает без причины; её появлению всегда предшествуют неблагоприятные факторы, которые могут быть как физиологическими, так и социальными. Согласно статистике, чаще всего первичная стенокардия является следствием прогрессирующего атеросклероза, затрагивающего сердечные сосуды. В результате этого процесса возникает нехватка кислорода в сердечной мышце, что приводит к развитию заболевания. Процессы, происходящие в сосудах сердца, могут быть вызваны следующими факторами:
- деформацией атеросклеротических бляшек, что может привести к тромбоэмболии;
- стенозом аорты;
- изменениями в стенках сосудов;
- патологическими состояниями в коронарных артериях.
Усилению стенокардии могут способствовать такие факторы, как:
- Гипертония, которая часто является следствием атеросклероза. В результате патологических изменений в сосудах сердце начинает работать с большей нагрузкой, чтобы компенсировать функции организма и обеспечить органы кислородом и питательными веществами.
- Эмоциональные стрессы и психоэмоциональные нагрузки.
- Нарушения обмена веществ, которые обычно возникают из-за неправильного образа жизни, чрезмерного курения и нерационального питания, что приводит к повышению уровня вредного холестерина и ожирению.
Ключевым моментом в причинах данной патологии является не только наличие атеросклероза, но и его специфические характеристики: важную роль играют структурная целостность и консистенция бляшек, а не их размеры. Бляшки состоят из ядра, фиброзной оболочки и наружного слоя, обращённого к просвету сосуда. Пока они остаются целостными, риск прогрессирования стенокардии невысок. Заболевание начинает развиваться, когда структура бляшек становится нестабильной, что приводит к их повреждению.
Воспалительные процессы в внутренних слоях склеротических образований, увеличение уровня низкоплотного холестерина и молекул фибриногена в крови, снижение содержания коллагена в бляшках или увеличение их ядра могут способствовать такому развитию событий.
| Категория | Описание | Тактика |
|---|---|---|
| Причины развития | Атеросклероз коронарных артерий (наиболее частая), спазм коронарных артерий, тромбоз коронарных артерий, анемия, гипертиреоз, аортальный стеноз, гипертрофическая кардиомиопатия, артериальная гипертензия, сахарный диабет, курение, ожирение, дислипидемия, стресс. | Диагностика и коррекция основных факторов риска. |
| Симптоматика | Типичная: давящая, жгучая, сжимающая боль за грудиной, иррадиирующая в левое плечо, руку, шею, нижнюю челюсть, спину. Возникает при физической нагрузке или эмоциональном стрессе, купируется нитроглицерином в течение нескольких минут. Атипичная: одышка, дискомфорт в эпигастрии, слабость, потливость, тошнота. | Сбор анамнеза, ЭКГ в покое и при нагрузке, биохимический анализ крови (тропонины, КФК-МВ), эхокардиография, коронарография. |
| Тактика лечения | Неотложная помощь: нитроглицерин сублингвально, аспирин, кислородотерапия (при необходимости). Медикаментозное: бета-адреноблокаторы, блокаторы кальциевых каналов, нитраты длительного действия, статины, антиагреганты (аспирин, клопидогрел). Инвазивное: чрескожное коронарное вмешательство (ЧКВ) со стентированием, аортокоронарное шунтирование (АКШ). | Индивидуальный подход в зависимости от тяжести состояния, сопутствующих заболеваний и результатов обследования. |
| Профилактика | Модификация образа жизни: отказ от курения, регулярные физические нагрузки, сбалансированное питание (с низким содержанием насыщенных жиров и холестерина), контроль артериального давления, уровня сахара в крови и холестерина, снижение веса, управление стрессом. | Регулярные медицинские осмотры, соблюдение рекомендаций врача по приему препаратов. |
Классификация впервые возникшей стенокардии
Первичная стенокардия в области кардиологии относится к нестабильным состояниям и классифицируется по интенсивности и частоте проявления симптомов на следующие категории:
- Первая стадия заболевания характеризуется появлением болей при значительных физических нагрузках. Приступы возникают редко и, как правило, проходят самостоятельно без применения медикаментов.
- Вторая стадия отличается тем, что симптомы могут проявляться при умеренных физических усилиях. Приступы могут быть вызваны длительной или быстрой ходьбой, а также активным отдыхом. Внезапные боли чаще всего возникают утром или в холодную погоду. Частота обострений невысока, и боль исчезает в состоянии покоя.
- Третья стадия болезни проявляется более частыми и интенсивными обострениями, которые могут возникать даже при выполнении обычных домашних дел. Приступ может быть спровоцирован даже простой уборкой или подъёмом на второй этаж. Боль не проходит сама по себе и требует применения лекарств, таких как «Нитроглицерин».
- Четвёртая стадия стенокардии характеризуется обострениями, которые могут возникать даже в состоянии покоя, с интервалами менее двух суток. На этой стадии значительно возрастает риск инфаркта, и необходимо качественное лечение, так как пациент теряет свою активность и работоспособность.
Независимо от частоты и интенсивности обострений, стенокардия требует обязательного обращения в медицинские учреждения для диагностики и лечения. Каждая стадия заболевания представляет собой угрозу для здоровья и жизни, поэтому чем раньше будут предприняты адекватные терапевтические меры, тем выше вероятность успешного выздоровления пациента.
https://youtube.com/watch?v=qWfHxPoO6dM
Механизмы развития
Чтобы понять угрозу стенокардии, важно разобраться в механизмах её возникновения. Симптомы стенокардии напряжения начинают проявляться, когда атеросклеротические бляшки в сердечных сосудах подвергаются деформации. Этот процесс сопровождается повреждением верхнего слоя бляшки, что приводит к выходу её ядра на поверхность. Это, в свою очередь, вызывает активацию тромбоцитов и других элементов крови, что приводит к спазму кровеносного сосуда. В области утончения сосуда за короткий промежуток времени образуется тромб, который может полностью или частично блокировать кровоток.
При полном перекрытии сосуда тромбом возникает инфаркт, а частичное его перекрытие приводит к ухудшению кровообращения и повышению давления, что необходимо для доставки кислорода и питательных веществ к органам через суженное отверстие. Эти процессы становятся причиной возникновения болевых приступов.
Кроме того, от тромба могут отделяться его частицы, которые под давлением попадают в мелкие сосуды и блокируют их, что вызывает омертвение тканей определённых участков сердечной мышцы. Нерастворённый тромб в крупных сосудах со временем обрастает соединительной тканью, что приводит к стойкой частичной непроходимости сосудов. В результате этого заболевание переходит из неустойчивой стадии в стабильную стенокардию.
Диагностика стенокардии
Предварительный диагноз «стенокардия» обычно устанавливается уже на первом осмотре пациента, основываясь на его жалобах, клинической картине и аускультации сердца. Для врача важно выяснить особенности болевого синдрома, когда возникли первые симптомы, как часто они повторяются и какова продолжительность приступов. Для подтверждения или опровержения диагноза требуется дополнительная диагностика, которая включает следующие методы:
- Электрокардиограмма, позволяющая выявить отклонения в работе сердца.
- Лабораторные анализы крови и мочи.
- Ультразвуковое исследование сердца, которое помогает оценить состояние сердечных сосудов и выявить патологические изменения, такие как атеросклероз.
- Коронарография, позволяющая определить местоположение атеросклеротических бляшек и тромбов, а также степень стенозирования сосудов и уровень кровоснабжения сердца.
- Радионуклидные исследования, которые помогают оценить тяжесть впервые возникшей стенокардии, выяснить порог переносимости физических нагрузок и исключить инфаркт миокарда.
Сравнение результатов анализов и инструментальных исследований позволяет установить точный диагноз. В медицинских записях впервые возникшая стенокардия фиксируется с использованием специального кода в соответствии с Международной классификацией болезней последнего пересмотра. Согласно МКБ-10, данное заболевание обозначается как «Нестабильная стенокардия» и имеет код I20.0.
Лечение патологии
Нестабильная стенокардия, впервые проявившаяся у пациента, требует незамедлительного и обязательного лечения, поскольку неконтролируемое развитие этого заболевания может привести к инфаркту, который представляет собой серьезную угрозу для жизни и здоровья пациента. Основные задачи врачей при лечении стенокардии включают:
- Обострение приступов и предотвращение их повторения.
- Профилактика инфаркта миокарда.
Лечение нестабильной стенокардии осуществляется исключительно в стационаре, так как предсказать течение болезни невозможно. В условиях больницы пациент находится под постоянным наблюдением медицинского персонала, что позволяет быстро реагировать на ухудшение состояния или возникновение неожиданных осложнений.
Основой терапии являются медикаменты и различные лечебные мероприятия. В случаях, когда консервативное лечение оказывается неэффективным или в сосудах образуются тромбы, угрожающие жизни пациента, может потребоваться хирургическое вмешательство.
Лечебные мероприятия включают ограничение физической активности пациента, зачастую с соблюдением постельного режима. Это необходимо для предотвращения отрыва тромба и его перемещения по сосудам, что может привести к инфаркту. Также важно скорректировать рацион питания пациента и настоятельно рекомендовать отказ от вредных привычек. Больной должен соблюдать противохолестериновую диету, что поможет снизить риск прогрессирования заболевания, а также отказаться от курения, которое может спровоцировать повторные спазмы сосудов. Употребление алкоголя также строго запрещено.
Медикаментозная терапия зависит от степени тяжести заболевания. Врачи обычно назначают комплекс препаратов из следующих групп:
- Сосудорасширяющие средства и бета-блокаторы, которые помогают стабилизировать сердечный ритм.
- Противотромботические препараты. Наиболее часто для предотвращения образования тромбов назначается обычный «Аспирин».
- Антагонисты кальция, которые замедляют проникновение кальция в сердечные мышцы и способствуют расширению сосудов.
- Препараты для разжижения крови.
- Нитраты, используемые для купирования болевых приступов.
Кроме того, пациенту могут быть назначены дополнительные препараты для облегчения сопутствующих симптомов или предотвращения осложнений.
Хирургическое вмешательство рассматривается только в тех случаях, когда медикаментозная терапия не приносит ожидаемых результатов. Операции кардиологического профиля проводятся исключительно в ситуациях, когда заболевание угрожает жизни пациента.
В каждом конкретном случае оцениваются риски и тяжесть возможных осложнений в послеоперационный период по сравнению с текущим состоянием здоровья пациента. Для лечения стенокардии чаще всего применяются методы коронарного шунтирования или ангиопластики. Оба этих хирургических вмешательства направлены на восстановление кровообращения с помощью специальных устройств: обходного русла или стента. В послеоперационный период пациенту также назначается медикаментозная терапия, способствующая восстановлению микроциркуляции крови, снижению риска осложнений и рецидивов заболевания.
https://youtube.com/watch?v=NwDNZ8L4fg0
Возможные осложнения
При своевременном обращении к врачу и адекватном лечении первичная стенокардия, как правило, имеет благоприятный прогноз для пациента. Осложнения чаще всего возникают, когда человек не обращает внимания на сигналы своего организма и игнорирует необходимость визита к кардиологу при первых признаках заболевания. Начальные симптомы стенокардии могут привести к серьезным последствиям, если не начать лечение, среди которых:
- Прогрессирование периодической формы заболевания в стабильную стенокардию.
- Развитие инфаркта миокарда.
- Хроническая сердечная недостаточность.
- Нарушения сердечного ритма.
- Повышение артериального давления и другие сердечно-сосудистые заболевания.
Профилактика заболевания
Одним из самых примечательных фактов является то, что большинство сердечно-сосудистых заболеваний, включая стенокардию, можно предотвратить, следуя нескольким простым рекомендациям. Для этого достаточно внести изменения в некоторые аспекты своей жизни:
- Питание. Соблюдение сбалансированного рациона, в котором не будет избыточного количества жиров, копченостей, солений, консервов и жареных блюд, поможет избежать атеросклероза, ожирения и нарушений обмена веществ, которые негативно сказываются на здоровье и могут привести к проблемам с сердцем и сосудами.
- Физическая активность. Исследования показывают, что люди, ведущие активный образ жизни с раннего возраста, значительно реже сталкиваются с сердечно-сосудистыми заболеваниями.
- Избегание вредных привычек. Курение и злоупотребление алкоголем – это серьезные проблемы современного общества. Эти зависимости становятся причиной множества заболеваний, связанных не только с сердцем, но и с другими органами.
Регулярные визиты к медицинским учреждениям для проверки состояния здоровья и своевременного лечения заболеваний помогут свести риск развития стенокардии к минимуму.
Подведём итоги
Боль в области сердца – это первый сигнал организма о возможных нарушениях в работе этого жизненно важного органа. Игнорировать такие предупреждения крайне опасно, так как это может указывать на начало стенокардии. Хотя первичная стенокардия сама по себе редко приводит к летальному исходу, её прогрессирование может вызвать более серьезные проблемы, среди которых наиболее распространены стабильная стенокардия и инфаркт миокарда.
Чтобы избежать серьезных последствий для здоровья, необходимо незамедлительно обратиться к врачу при появлении первых симптомов и начать лечение. Современная медицина предлагает не только облегчение симптомов, но и меры по предотвращению рецидивов заболевания. Не стоит заниматься самолечением: сердечные заболевания требуют более серьезного подхода, чем просто прием таблеток. Для эффективного лечения кардиологических проблем необходим комплексный и специализированный подход, который могут предоставить только опытные специалисты.
https://youtube.com/watch?v=dUGVglYHcHU
Факторы риска
Развитие стенокардии, как и многих других сердечно-сосудистых заболеваний, связано с множеством факторов риска, которые могут быть как модифицируемыми, так и немодифицируемыми. Понимание этих факторов имеет ключевое значение для профилактики и лечения данного состояния.
Немодифицируемые факторы риска:
- Возраст: С возрастом увеличивается вероятность развития стенокардии. У мужчин риск возрастает после 45 лет, у женщин — после 55 лет, что связано с изменениями в гормональном фоне и состоянием сосудов.
- Пол: Мужчины чаще страдают от стенокардии, чем женщины, что связано с защитной ролью эстрогенов у женщин до менопаузы.
- Генетическая предрасположенность: Наличие сердечно-сосудистых заболеваний у близких родственников увеличивает риск развития стенокардии. Наследственные факторы могут влиять на уровень холестерина, артериальное давление и другие метаболические процессы.
Модифицируемые факторы риска:
- Курение: Табачный дым повреждает стенки сосудов, способствует образованию атеросклеротических бляшек и увеличивает риск тромбообразования. Отказ от курения значительно снижает риск развития стенокардии.
- Избыточный вес и ожирение: Лишний вес приводит к повышению артериального давления и уровня холестерина, что увеличивает нагрузку на сердце и риск ишемической болезни.
- Неправильное питание: Диета, богатая насыщенными жирами, трансжирами и простыми углеводами, способствует развитию атеросклероза. Употребление большого количества фруктов, овощей и цельнозерновых продуктов может снизить риск.
- Физическая активность: Недостаток физической активности является значительным фактором риска. Регулярные физические нагрузки помогают поддерживать нормальный вес, уровень холестерина и артериальное давление.
- Стресс: Хронический стресс может способствовать развитию стенокардии, так как он влияет на уровень кортизола и других гормонов, что, в свою очередь, может повышать артериальное давление и частоту сердечных сокращений.
- Сахарный диабет: Диабет является серьезным фактором риска для сердечно-сосудистых заболеваний, включая стенокардию. Высокий уровень сахара в крови повреждает сосуды и способствует атеросклерозу.
- Гипертония: Высокое артериальное давление увеличивает нагрузку на сердце и способствует развитию стенокардии. Контроль артериального давления является важной частью профилактики.
Понимание и контроль этих факторов риска могут значительно снизить вероятность развития стенокардии и улучшить общее состояние сердечно-сосудистой системы. Важно регулярно проходить медицинские обследования и следовать рекомендациям врачей для поддержания здоровья сердца.
Роль образа жизни в развитии стенокардии
Образ жизни играет ключевую роль в развитии стенокардии, так как он непосредственно влияет на факторы риска, способствующие возникновению сердечно-сосудистых заболеваний. Основные аспекты образа жизни, которые могут привести к стенокардии, включают неправильное питание, недостаток физической активности, курение и стресс.
Неправильное питание, характеризующееся высоким содержанием насыщенных жиров, трансжиров, сахара и соли, может способствовать развитию атеросклероза — основного механизма, приводящего к стенокардии. Избыточное потребление калорий и недостаток овощей и фруктов могут привести к ожирению, что также увеличивает риск сердечно-сосудистых заболеваний.
Физическая активность является важным фактором, способствующим поддержанию здоровья сердечно-сосудистой системы. Недостаток регулярной физической активности может привести к ухудшению обмена веществ, повышению уровня холестерина и артериального давления, что в свою очередь увеличивает риск развития стенокардии. Рекомендуется не менее 150 минут умеренной физической активности в неделю для поддержания здоровья сердца.
Курение является одним из самых значительных факторов риска для развития стенокардии. Никотин и другие химические вещества, содержащиеся в табачных изделиях, способствуют сужению сосудов, повышению артериального давления и ухудшению кислородного снабжения миокарда. Отказ от курения значительно снижает риск сердечно-сосудистых заболеваний и улучшает общее состояние здоровья.
Стресс также может оказывать негативное влияние на сердечно-сосудистую систему. Хронический стресс может приводить к повышению уровня кортизола, что, в свою очередь, может способствовать повышению артериального давления и увеличению частоты сердечных сокращений. Умение управлять стрессом с помощью методов релаксации, таких как медитация, йога или физические упражнения, может помочь снизить риск развития стенокардии.
Таким образом, изменение образа жизни, включая правильное питание, регулярную физическую активность, отказ от курения и управление стрессом, может значительно снизить риск развития стенокардии и улучшить общее состояние сердечно-сосудистой системы. Важно помнить, что профилактика всегда легче и эффективнее, чем лечение уже возникших заболеваний.
Прогноз и качество жизни пациентов
Прогноз и качество жизни пациентов с впервые возникшей стенокардией зависят от множества факторов, включая степень ишемии миокарда, наличие сопутствующих заболеваний, а также своевременность и адекватность лечения. Важно отметить, что стенокардия является проявлением коронарной болезни сердца (КБС), и ее развитие может свидетельствовать о наличии более серьезных сердечно-сосудистых заболеваний.
Согласно статистике, у пациентов с впервые возникшей стенокардией риск развития острых коронарных событий, таких как инфаркт миокарда, значительно повышается. Прогноз ухудшается при наличии факторов риска, таких как гипертония, диабет, курение и высокий уровень холестерина. Поэтому ранняя диагностика и коррекция этих факторов играют ключевую роль в улучшении прогноза.
Качество жизни пациентов с стенокардией может значительно варьироваться. У некоторых пациентов симптомы могут быть легкими и незначительно влиять на повседневную активность, в то время как у других они могут быть выраженными и ограничивать физическую активность. Важно учитывать, что эмоциональное состояние пациента также может оказывать влияние на качество жизни. Страх перед приступами стенокардии может привести к развитию тревожных расстройств и депрессии, что, в свою очередь, негативно сказывается на общем состоянии здоровья.
Лечение впервые возникшей стенокардии направлено не только на купирование симптомов, но и на улучшение прогноза. Это может включать медикаментозную терапию, такую как антиангинальные препараты, антиагреганты и статины, а также изменение образа жизни, включая диету, физическую активность и отказ от курения. В некоторых случаях может потребоваться хирургическое вмешательство, например, коронарное шунтирование или ангиопластика.
Профилактика повторных эпизодов стенокардии и улучшение качества жизни пациентов включает регулярные медицинские осмотры, контроль факторов риска и соблюдение рекомендаций врача. Образовательные программы для пациентов, направленные на информирование о заболевании и его управлении, также могут способствовать улучшению прогноза и качества жизни.
Таким образом, прогноз и качество жизни пациентов с впервые возникшей стенокардией зависят от множества факторов, и их улучшение возможно при условии комплексного подхода к лечению и профилактике заболевания.