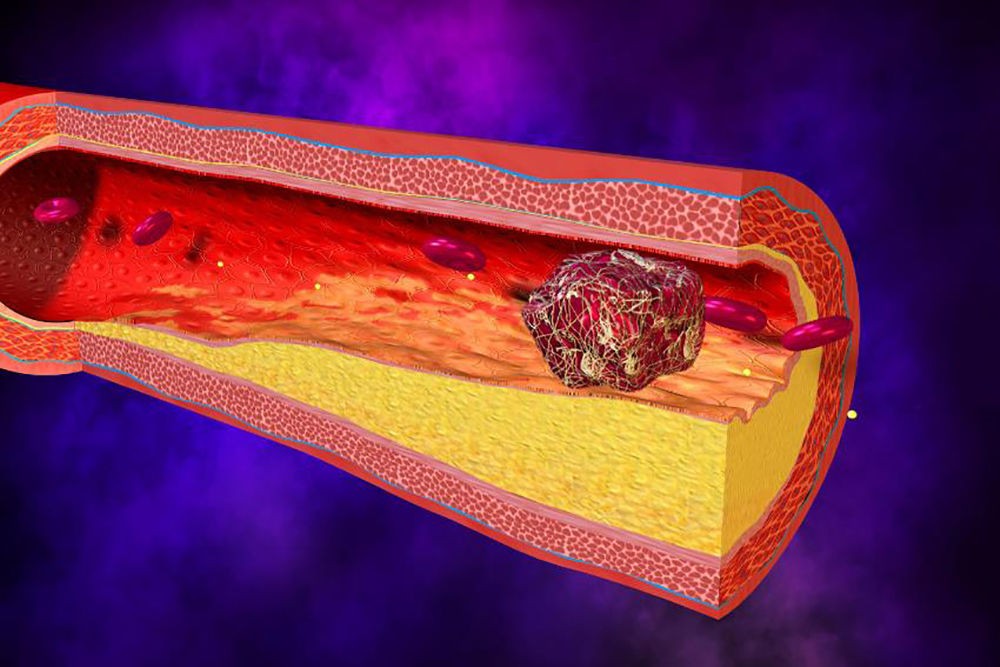
Тромболитическая терапия — важный метод лечения, направленный на быстрое растворение тромбов, особенно при инфаркте миокарда и инсульте. В статье рассмотрим показания к её применению и особенности проведения, что поможет медицинским специалистам лучше оценивать необходимость вмешательства. Знание абсолютных и относительных противопоказаний позволит избежать осложнений и улучшить результаты лечения, что полезно как для врачей, так и для пациентов.
Показания
Существует ряд показаний для применения тромболитической терапии, на основе которых врач определяет стратегию лечения пациента. Каждый случай требует индивидуального подхода, поэтому крайне важно пройти полный комплекс диагностических процедур. Это поможет выяснить, возможно ли использовать тромболитики в данном случае, или же стоит рассмотреть другие методы лечения. В современной медицине ТЛТ активно применяется для борьбы с заболеваниями, связанными с образованием фибриновых тромбов.
Тромбы классифицируются на венозные и артериальные, а также могут быть вызваны лёгочной, парадоксальной или системной тромбоэмболией. В последнее время тромболитические препараты часто назначаются пациентам с диагнозом тромбоэмболия лёгочной артерии (ТЭЛА), и их эффективность в таких случаях достаточно высока.
Тромболизис целесообразно применять при следующих состояниях:
- инфарктах миокарда;
- ТЭЛА;
- тромбозах периферических и центральных артерий;
- тромбозах вен печени, почек и других (за исключением вен нижних конечностей);
- инсультах;
- тромбозах центральной вены сетчатки;
- закупорках имплантированных клапанов;
- образовании сгустков в аорто-коронарных и других шунтах;
- тромбозах периферических артерий.
Практика показывает, что тромболитическая терапия при ишемическом инсульте, инфарктах и различных видах тромбозов демонстрирует высокую эффективность. Однако показания к тромболизису необходимо сопоставлять с противопоказаниями, которые могут присутствовать у конкретного пациента. В некоторых случаях могут возникать ситуации, когда есть основания для применения ТЛТ, но другие медицинские проблемы не позволяют провести данную терапию. Поэтому важно отдельно рассмотреть противопоказания к тромболитической терапии. Для оценки эффективности препаратов из группы тромболитиков пациенты направляются на комплексное обследование. Наиболее информативными методами диагностики являются:
- анализ крови;
- электрокардиограмма (ЭКГ);
- ангиография.
После анализа состояния пациента лечащий врач принимает окончательное решение о целесообразности или невозможности проведения тромболитической терапии.
Врачи подчеркивают, что тромболитическая терапия является важным инструментом в лечении острых тромбоэмболий, особенно при инфаркте миокарда и инсульте. Показания к её применению включают наличие свежего тромба, который угрожает жизни пациента, а также временные рамки: терапия наиболее эффективна, если её начать в первые часы после начала симптомов. Важно учитывать противопоказания, такие как активное кровотечение или недавние хирургические вмешательства, которые могут увеличить риск осложнений.
Особенности проведения процедуры требуют высокой квалификации медицинского персонала и тщательного мониторинга состояния пациента. Врачи отмечают, что успешность терапии во многом зависит от быстроты её начала и правильного выбора дозировки. Поэтому своевременная диагностика и решение о начале тромболитической терапии играют ключевую роль в спасении жизни и улучшении прогноза для пациентов.
https://youtube.com/watch?v=VgI-bWM3VFo
Противопоказания
Лекарственные средства тромболитической группы могут вызывать неприятные и потенциально опасные побочные эффекты. Одним из самых серьезных и нежелательных является кровотечение. Кровотечения могут ухудшать течение заболевания и негативно сказываться на общем состоянии пациента. Поэтому специалисты внимательно оценивают каждого пациента на наличие противопоказаний и возможных рисков для здоровья при использовании тромболитиков. Все противопоказания делятся на две категории:
- абсолютные;
- относительные.
При абсолютных противопоказаниях использование препаратов строго запрещено, в то время как относительные противопоказания требуют индивидуального подхода к назначению. Практика показывает, что некоторые относительные противопоказания все же позволяют проводить тромболитическую терапию при таких состояниях, как ТЭЛА, инфаркты, инсульты и различные виды тромбозов.
| Показание | Особенности проведения | Противопоказания (абсолютные) |
|---|---|---|
| Острый ишемический инсульт (ОИИ) | Введение в течение 4.5 часов от начала симптомов; контроль АД; нейровизуализация для исключения кровоизлияния. | Внутричерепное кровоизлияние; обширный инфаркт мозга; неконтролируемая гипертензия (>185/110 мм рт. ст.); активное кровотечение; недавняя операция на головном мозге/позвоночнике. |
| Острый инфаркт миокарда с подъемом сегмента ST (ОИМпST) | Введение в течение 12 часов от начала симптомов (оптимально до 6 часов); мониторинг ЭКГ; оценка реперфузии. | Активное кровотечение; недавний инсульт (в течение 3 месяцев); травма головы/лица (в течение 3 месяцев); расслоение аорты; недавняя операция (в течение 3 недель). |
| Массивная тромбоэмболия легочной артерии (ТЭЛА) | Введение при гемодинамической нестабильности; контроль АД и ЧСС; оценка функции правого желудочка. | Активное кровотечение; недавний инсульт (в течение 3 месяцев); недавняя операция (в течение 3 недель); травма головы/лица (в течение 3 месяцев); внутричерепное новообразование. |
| Острый тромбоз глубоких вен (ТГВ) | Рассматривается при обширном ТГВ с угрозой потери конечности или при наличии флотирующего тромба; введение в течение 14 дней от начала симптомов. | Активное кровотечение; недавняя операция; недавний инсульт; неконтролируемая гипертензия; беременность. |
| Острый артериальный тромбоз периферических артерий | Применяется при острой ишемии конечности с угрозой ее потери; введение в течение 14 дней от начала симптомов. | Активное кровотечение; недавняя операция; недавний инсульт; неконтролируемая гипертензия; беременность. |
Относительные
Начнём с относительных противопоказаний к применению тромболитической терапии (ТЛТ) при инсульте, инфаркте миокарда, тромбоэмболии легочной артерии и других заболеваниях, связанных с образованием фибриновых тромбов. Эти ограничения актуальны в следующих случаях:
- инфекционный эндокардит;
- серьёзные заболевания печени и почек;
- беременность (независимо от срока);
- выраженная артериальная гипертензия с показателями давления 180/110 и выше;
- острый перикардит;
- заболевания, сопровождающиеся кровотечениями;
- патологии сосудов головного мозга;
- диабетическая геморрагическая ретинопатия;
- перенесённые операции или травмы, затрагивающие головной и спинной мозг;
- тромбоз глубоких вен нижних конечностей;
- кровотечения из мочеполовой или пищеварительной систем;
- переломы костей;
- обширные ожоги, затрагивающие значительные участки тела;
- недавняя тромболитическая терапия (4–9 месяцев назад) с необходимостью применения аналогичных тромболитиков.
Если пациент уже проходил лечение с использованием препаратов «Стрептокиназа» или «АПСАК», то в течение следующих 4–9 месяцев врачи, как правило, не рекомендуют повторный курс этих медикаментов. Однако при назначении аналогичных средств терапия может быть начата раньше указанного срока.
https://youtube.com/watch?v=-VPN4Uyf7bY
Абсолютные противопоказания
В предыдущем разделе мы обсуждали противопоказания, которые могут быть оспорены и в некоторых случаях нарушены. Теперь же мы обратим внимание на абсолютные ограничения. В таких ситуациях применение тромболитической терапии строго запрещено, так как это может привести к крайне серьезным и опасным последствиям. Чтобы избежать нежелательных осложнений, медицинские специалисты обязаны тщательно оценить состояние здоровья пациента, чтобы выявить наличие абсолютных противопоказаний к тромболитической терапии.
Применение тромболитиков недопустимо в следующих случаях:
- при наличии внутренних кровотечений, которые возникают на этапе выбора оптимального метода лечения;
- при массивных кровотечениях из мочеполовой и пищеварительной систем, если они произошли менее 1-2 недель назад;
- при травмах, сопровождающихся повреждением внутренних органов;
- после биопсий и серьезных хирургических вмешательств, проведенных менее 1,5 недели назад;
- после операций на головном и спинном мозге, выполненных менее 2 месяцев назад;
- при высоком артериальном давлении, превышающем 200/120, которое не поддается коррекции медикаментами или другими методами;
- при подозрениях на перикардит;
- после перенесенных геморрагических инсультов;
- при риске отслоения аорты;
- при геморрагическом диатезе;
- при остаточных явлениях после инсульта;
- при подозрениях на острый панкреатит;
- при снижении уровня тромбоцитов ниже 100 тысяч ед./мкл;
- при наличии аллергических реакций на используемые тромболитические препараты.
Все перечисленные случаи указывают на то, что пациенту нельзя использовать тромболитическую терапию для лечения тромбов. В таких ситуациях необходимо искать альтернативные методы лечения или ждать, когда абсолютные противопоказания станут относительными или исчезнут. Это может потребовать активного лечения основного заболевания, ожидания завершения восстановительного периода после операций и так далее.
С аллергическими реакциями и индивидуальной непереносимостью тромболитиков справиться не получится.
Используемые тромболитики
В тромболитической терапии применяется широкий спектр медикаментов. Все они действуют по двум основным принципам:
- некоторые из них вводят в организм пациента уже активированный плазмин;
- другие препараты активируют плазминоген, что способствует более быстрому образованию плазмина.
Эти два механизма позволяют разделить все лекарства тромболитической группы на три категории.
- Прямые. Это препараты, полученные из плазмы, которые оказывают протеолитическое действие и специфически воздействуют на фибрины.
- Непрямые. Эти медикаменты, известные как агенты, активируют образование плазмина, воздействуя на плазминогены.
- Комбинированные. Такие тромболитики обладают двойным действием, сочетая в себе характеристики и функции предыдущих двух групп.
Также стоит обратить внимание на препараты, которые стали популярными и активно используются в современной медицине для лечения последствий фибриновых тромбов. Рассмотрим несколько тромболитиков, наиболее актуальных для лечения в наших медицинских учреждениях.
https://youtube.com/watch?v=gI2umPy9Gxg
«Фибринолизин»
В его состав входит плазминоген, который был извлечен из плазмы человеческой крови и активирован с помощью трипсина. Этот тромболитический препарат относится к средствам прямого действия, однако его эффективность оставляет желать лучшего. Он медленно воздействует на образовавшиеся фебрильные артериальные тромбы. Несмотря на то что препарат не является самым эффективным, его продолжают широко применять в России, Украине и других странах СНГ. Это связано с тем, что альтернативные тромболитики, обладающие более высокой эффективностью, часто имеют такую же высокую стоимость, что делает их недоступными для многих пациентов.
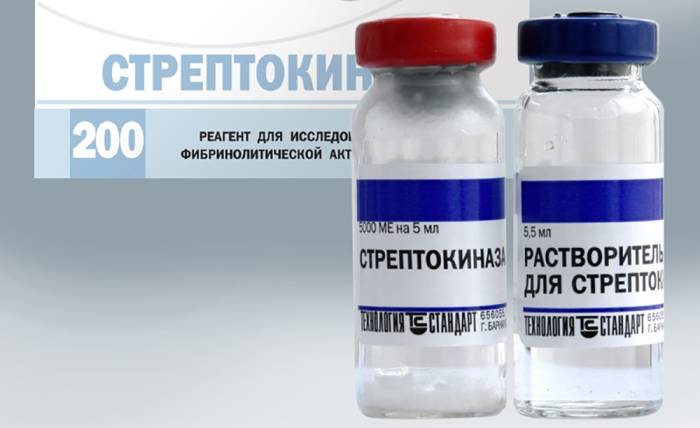
«Стрептокиназа»
Когда препарат попадает в кровоток пациента, в организме образуется уникальный комплекс стрептокиназа-плазминогена, который способствует выработке необходимого количества плазмина. Для создания этого непрямого тромболитического средства специалисты разработали неферментный белок (пептид), входящий в состав стрептококка группы С. Этот компонент является прямым активатором плазминогена.
Важно отметить, что прием данного лекарства может вызвать выработку антител к его активным веществам в организме человека. Это происходит из-за того, что препарат основан на культурах стрептококка, и иммунная система воспринимает тромболитик как потенциальную угрозу, что приводит к образованию антител.
Иммунный ответ обычно длится около месяца, а его последствия могут сохраняться до полугода. Именно поэтому повторное применение «Стрептокиназы» не рекомендуется раньше, чем через 4-9 месяцев после первого курса. В этот период также следует избегать использования «АПСАК». Чтобы минимизировать риск такой защитной реакции, которая может препятствовать эффективной работе тромболитика, перед началом приема рекомендуется пройти короткий курс лечения кортикостероидами или антигистаминными препаратами.
«Урокиназа»
Данный тромболитик представляет собой полноценный фермент, который получают из клеточных культур, вырабатываемых почками. При введении этого вещества в организм пациента происходит активация плазминогена, что способствует его преобразованию в плазмин.
В отличие от «Стрептокиназы», «Урокиназа» не вызывает активацию защитных механизмов организма, что приводит к выработке антител. Аллергические реакции на этот препарат возникают крайне редко.
«Проурокиназа»
Это весьма действенный активатор плазминогена. Не стоит слишком беспокоиться, так как препарат изготавливается на основе ДНК-рекомбинированных почечных клеток, полученных из эмбрионов. У этого медикамента имеются две формы:
- гликолизированная;
- негликолизированная.
По своим показателям эффективности они практически не отличаются. Главное различие, которое важно для пациентов, заключается в том, что гликолизированная форма обеспечивает более быстрое действие после приема.
«АПСАК»
Использование ацетилированного комплекса плазминоген-стрептокиназа позволяет эффективно бороться с фибриновыми тромбами. Этот препарат выделяется своей высокой скоростью воздействия на сосудистые образования.
По этой причине «АПСАК» получил широкое распространение в области тромболитической терапии. Однако это не исчерпывающий список медикаментов, предназначенных для тромболитического лечения. Данный метод терапии позволяет быстро и эффективно устранять образовавшиеся сгустки крови, которые могут образовывать тромбы и представлять опасность для здоровья или жизни пациента. Тромболитики строго запрещено приобретать и использовать без назначения врача. Самолечение в этом случае может привести к серьезным последствиям. Поэтому рекомендуется сначала обратиться в медицинское учреждение, пройти полное обследование и проверить наличие противопоказаний, а затем уже по назначению специалиста пройти курс лечения.
Спасибо за ваше внимание! Берегите здоровье! Подписывайтесь на наш сайт, задавайте вопросы, оставляйте комментарии и не забывайте приглашать своих друзей!
Показания для различных клинических ситуаций
Тромболитическая терапия (ТЛТ) представляет собой важный метод лечения, направленный на растворение тромбов, которые блокируют кровоток в сосудах. Показания к её применению варьируются в зависимости от клинической ситуации и состояния пациента. Рассмотрим основные показания для тромболитической терапии в различных клинических контекстах.
1. Острый инфаркт миокарда
Тромболитическая терапия является стандартом лечения острого инфаркта миокарда с подъемом сегмента ST (STEMI). Основные показания включают:
- Начало симптомов менее 12 часов назад;
- ЭКГ-изменения, подтверждающие наличие STEMI;
- Отсутствие противопоказаний, таких как активное кровотечение или недавняя хирургическая операция.
ТЛТ позволяет восстановить коронарный кровоток, что значительно снижает риск осложнений и улучшает прогноз.
2. Инсульт
Тромболитическая терапия также применяется при остром ишемическом инсульте. Показания включают:
- Начало симптомов менее 4,5 часов назад;
- Подтвержденный диагноз ишемического инсульта с помощью нейровизуализации;
- Отсутствие противопоказаний, таких как недавнее кровотечение или тяжелая гипертония.
ТЛТ в этом случае может значительно уменьшить неврологические дефициты и улучшить функциональный исход.
3. Тромбоэмболия легочной артерии
Тромболитическая терапия показана при массивной тромбоэмболии легочной артерии, когда наблюдаются:
- Тяжелая гипотензия или шок;
- Симптомы, указывающие на значительное ухудшение гемодинамики;
- Подтвержденный диагноз с помощью КТ-ангиографии.
В таких случаях ТЛТ может спасти жизнь пациента, восстанавливая кровоток в легких.
4. Острая артериальная окклюзия
Тромболитическая терапия может быть показана при остром нарушении артериального кровообращения, например, при окклюзии периферических артерий. Показания включают:
- Симптомы, указывающие на ишемию конечности;
- Подтвержденный диагноз с помощью ультразвукового исследования или ангиографии;
- Отсутствие противопоказаний.
ТЛТ в таких случаях может предотвратить необратимые изменения в тканях и сохранить конечность.
5. Другие показания
Существуют и другие ситуации, когда может быть показана тромболитическая терапия, включая:
- Тромбоз центральной вены сетчатки;
- Тромбоз синуса кавернозум;
- Некоторые случаи острого коронарного синдрома без подъема сегмента ST.
Каждый случай требует индивидуального подхода и оценки рисков и выгод от применения ТЛТ.
Таким образом, тромболитическая терапия является мощным инструментом в арсенале современных методов лечения острых сосудистых заболеваний. Однако её применение должно быть строго обосновано, с учетом всех показаний и противопоказаний, чтобы обеспечить максимальную эффективность и безопасность для пациента.
Порядок проведения тромболитической терапии
Тромболитическая терапия (ТЛТ) представляет собой метод лечения, направленный на растворение тромбов, которые препятствуют нормальному кровообращению. Правильный порядок проведения данной терапии имеет критическое значение для достижения оптимальных результатов и минимизации риска осложнений.
Первым шагом в проведении тромболитической терапии является тщательная оценка показаний и противопоказаний. ТЛТ обычно применяется при острых состояниях, таких как острый инфаркт миокарда, острое ишемическое инсульт и массивная тромбоэмболия легочной артерии. Важно учитывать временные рамки: для максимальной эффективности терапия должна быть начата как можно скорее после появления симптомов, обычно в течение 3-4, а в некоторых случаях до 12 часов.
Перед началом терапии необходимо провести полное клиническое обследование пациента, включая сбор анамнеза, физикальное обследование и лабораторные исследования. Важно исключить противопоказания, такие как активное кровотечение, недавние хирургические вмешательства, тяжелые травмы или наличие геморрагических заболеваний.
После подтверждения показаний к терапии и отсутствия противопоказаний, следующим шагом является выбор тромболитического препарата. Наиболее распространенные препараты включают alteplase, reteplase и tenecteplase. Выбор конкретного препарата зависит от клинической ситуации, наличия препарата и предпочтений лечащего врача.
Тромболитическая терапия может проводиться как внутривенно, так и локально, в зависимости от типа тромбообразования и состояния пациента. Внутривенное введение обычно осуществляется через периферическую вену, в то время как локальная тромболизис может быть выполнен через катетер, введенный непосредственно в сосуд, где находится тромб.
Важно соблюдать протоколы дозирования и режима введения препарата. Например, при использовании alteplase доза может варьироваться в зависимости от веса пациента и клинической ситуации. Введение препарата должно осуществляться под контролем жизненно важных функций пациента, с регулярным мониторингом на предмет возможных осложнений, таких как геморрагия или аллергические реакции.
После завершения тромболитической терапии необходимо провести контрольные исследования, такие как эхокардиография или ангиография, чтобы оценить эффективность лечения и состояние сосудов. Важно также обеспечить дальнейшее наблюдение за пациентом для выявления возможных осложнений и назначения адекватной антикоагулянтной терапии для предотвращения повторного тромбообразования.
Таким образом, порядок проведения тромболитической терапии включает в себя комплексный подход, начиная с оценки показаний и противопоказаний, выбора препарата, его введения и последующего наблюдения за пациентом. Это позволяет не только эффективно лечить острые состояния, но и минимизировать риски, связанные с данной терапией.
Мониторинг и оценка эффективности терапии
Мониторинг и оценка эффективности тромболитической терапии являются ключевыми аспектами, которые позволяют врачам оценить успешность лечения и минимизировать риск осложнений. Эффективность терапии обычно оценивается на основании клинических, лабораторных и инструментальных данных.
Первоначально, после начала тромболитической терапии, необходимо внимательно следить за состоянием пациента. Это включает в себя регулярный контроль жизненно важных показателей: артериального давления, частоты сердечных сокращений, уровня кислорода в крови и температуры. Изменения в этих показателях могут указывать на развитие осложнений, таких как геморрагия или шок.
Клинические признаки, на которые следует обращать внимание, включают улучшение или ухудшение симптомов, связанных с основным заболеванием. Например, при инфаркте миокарда важно отслеживать исчезновение болей в груди, улучшение электрокардиографических изменений и восстановление функции сердца. При инсульте необходимо оценивать неврологический статус пациента с использованием шкалы NIHSS (National Institutes of Health Stroke Scale), что позволяет количественно оценить степень неврологического дефицита.
Лабораторные исследования также играют важную роль в мониторинге. Важно контролировать уровень тромбоцитов, коагуляционные показатели, такие как активированное частичное тромбопластиновое время (aPTT) и протромбиновое время (PT), а также уровень фибриногена. Эти показатели помогают выявить возможные нарушения гемостаза и оценить риск тромбообразования или геморрагии.
Инструментальные методы, такие как эхокардиография или компьютерная томография, могут быть использованы для оценки эффективности терапии. Например, при инфаркте миокарда эхокардиография позволяет оценить сократимость миокарда и выявить возможные осложнения, такие как разрыв стенки сердца или тромбы в полостях сердца. При инсульте КТ или МРТ могут помочь в оценке объема ишемии и выявлении геморрагических осложнений.
Кроме того, важно учитывать время, прошедшее с начала симптомов до начала тромболитической терапии. Чем раньше начата терапия, тем выше вероятность успешного исхода. Эффективность тромболитической терапии также может оцениваться по таким критериям, как снижение уровня маркеров некроза миокарда (например, тропонинов) или улучшение неврологических функций.
В заключение, мониторинг и оценка эффективности тромболитической терапии требуют комплексного подхода, включающего клинические, лабораторные и инструментальные методы. Это позволяет не только оценить успешность лечения, но и своевременно выявить и устранить возможные осложнения, что в конечном итоге способствует улучшению исходов для пациента.