Реноваскулярная гипертензия — серьезное заболевание, связанное с нарушением кровоснабжения почек, что приводит к повышению артериального давления и опасным осложнениям. В статье рассмотрим методы медикаментозного и оперативного лечения. На ранних стадиях возможно применение лекарств, в запущенных случаях требуется хирургическое вмешательство. Понимание этих методов поможет пациентам и врачам принимать обоснованные решения для контроля артериального давления и предотвращения серьезных последствий.
Причины, влекущие развитие недуга
Реноваскулярная артериальная гипертензия может возникнуть в результате перенесённых ранее серьёзных заболеваний или патологий. Исследования показывают, что в мире насчитывается около 20 различных заболеваний, способствующих развитию гипертензии.
Часто основным фактором, способствующим возникновению этого недуга, является атеросклероз. У большинства пациентов с реноваскулярной гипертензией обнаруживаются атеросклеротические бляшки в почечных артериях. Обычно атеросклероз затрагивает людей старше 40 лет, и стоит отметить, что мужчины страдают от этого заболевания значительно чаще. В некоторых случаях поражение сосудов наблюдается одновременно в обеих почках, однако у ряда пациентов могут возникать осложнения в виде тромбозов.
Реноваскулярная артериальная гипертензия также может быть спровоцирована фибромускулярной дисплазией. Это заболевание представляет собой аномалию сосудистых стенок, приводящую к их утолщению и, как следствие, сужению просвета сосуда. Чаще всего данное состояние наблюдается у молодых женщин и девушек.
Ещё одной возможной причиной является синдром Такаясу, который вызывает поражение стенок сосудов различного калибра. Чаще всего это заболевание затрагивает аорту и её крупные ветви.
Если рассматривать все возможные причины, способствующие развитию данной болезни, следует также учитывать наличие эмболии, тромбоза, аневризмы и кист почек.
Врачи отмечают, что реноваскулярная гипертензия требует комплексного подхода к лечению, включающего как медикаментозные, так и оперативные методы. Медикаментозная терапия, как правило, начинается с назначения ингибиторов АПФ или антагонистов рецепторов ангиотензина II, что позволяет контролировать уровень артериального давления и улучшить функцию почек. Однако в случаях, когда медикаменты оказываются неэффективными, или при наличии значительных стенозов почечных артерий, врачи рекомендуют рассмотреть возможность оперативного вмешательства. Ангиопластика с установкой стента может значительно улучшить кровоток и снизить давление. Специалисты подчеркивают важность индивидуального подхода к каждому пациенту, учитывая его общее состояние и сопутствующие заболевания. Таким образом, сочетание медикаментозного и хирургического лечения позволяет достичь наилучших результатов в контроле реноваскулярной гипертензии.
https://youtube.com/watch?v=TZdOxS80imI
Симптоматика тяжёлого заболевания
Реноваскулярная артериальная гипертензия проявляет свои симптомы только тогда, когда просвет почечной артерии сужен более чем на 50%. При этом скорость прогрессирования заболевания и его течение зависят от причины, вызвавшей его.
На ранних стадиях заболевания можно заподозрить его наличие по ряду признаков, таких как постоянное повышение артериального давления и быстрое развитие гипертензии. Как показывает практика, у пациентов с реноваскулярной артериальной гипертензией при обследовании могут быть обнаружены систолические шумы, которые слышны при использовании фонендоскопа в области поясницы.
Наиболее серьезная угроза, исходящая от реноваскулярной гипертензии, заключается в её возможном злокачественном течении. В таких случаях пациента беспокоит высокое давление, возникают проблемы с сердцем и зрением, а также могут развиваться тромбозы или инсульт.
Реноваскулярная артериальная гипертензия может не проявляться характерными симптомами, присущими другим видам почечной гипертензии. Единственным признаком, который может указывать на это заболевание, является протеинурия. Однако делать выводы о наличии болезни только на основании этих симптомов крайне сложно, поэтому обязательно требуется консультация специалиста, который сможет провести необходимые лабораторные исследования.
| Метод лечения | Описание | Показания |
|---|---|---|
| Медикаментозное лечение | ||
| Ингибиторы АПФ (ИАПФ) | Блокируют образование ангиотензина II, снижая артериальное давление и уменьшая нагрузку на сердце. | Двусторонний стеноз почечных артерий (с осторожностью), односторонний стеноз при сохранной функции почки, отказ от оперативного лечения, подготовка к операции. |
| Блокаторы рецепторов ангиотензина II (БРА) | Аналогично ИАПФ, блокируют действие ангиотензина II на рецепторы. | Непереносимость ИАПФ (кашель), двусторонний стеноз почечных артерий (с осторожностью), односторонний стеноз при сохранной функции почки. |
| Бета-адреноблокаторы | Снижают частоту сердечных сокращений и сердечный выброс, уменьшая артериальное давление. | Сопутствующая ишемическая болезнь сердца, тахикардия, неэффективность других препаратов. |
| Антагонисты кальция | Расширяют кровеносные сосуды, снижая периферическое сопротивление и артериальное давление. | Неэффективность других препаратов, сопутствующая стенокардия. |
| Диуретики | Увеличивают выведение натрия и воды из организма, снижая объем циркулирующей крови и артериальное давление. | Задержка жидкости, отеки, неэффективность других препаратов. |
| Оперативное лечение | ||
| Чрескожная транслюминальная ангиопластика (ЧТА) | Расширение суженного участка почечной артерии с помощью баллонного катетера. | Односторонний стеноз почечной артерии, фибромускулярная дисплазия, атеросклеротический стеноз (при определенных условиях). |
| Стентирование почечной артерии | Установка металлического каркаса (стента) в суженный участок почечной артерии для поддержания ее просвета. | Атеросклеротический стеноз почечной артерии, рестеноз после ЧТА, диссекция почечной артерии. |
| Открытая реконструкция почечной артерии | Хирургическое восстановление проходимости почечной артерии (например, шунтирование, эндартерэктомия). | Сложные стенозы, аневризмы почечных артерий, неэффективность эндоваскулярных методов, сопутствующая аортальная патология. |
| Нефрэктомия | Удаление почки. | Атрофия почки, нефункционирующая почка вследствие тяжелого стеноза, злокачественная гипертензия, не поддающаяся другим методам лечения. |
Методы диагностики заболевания
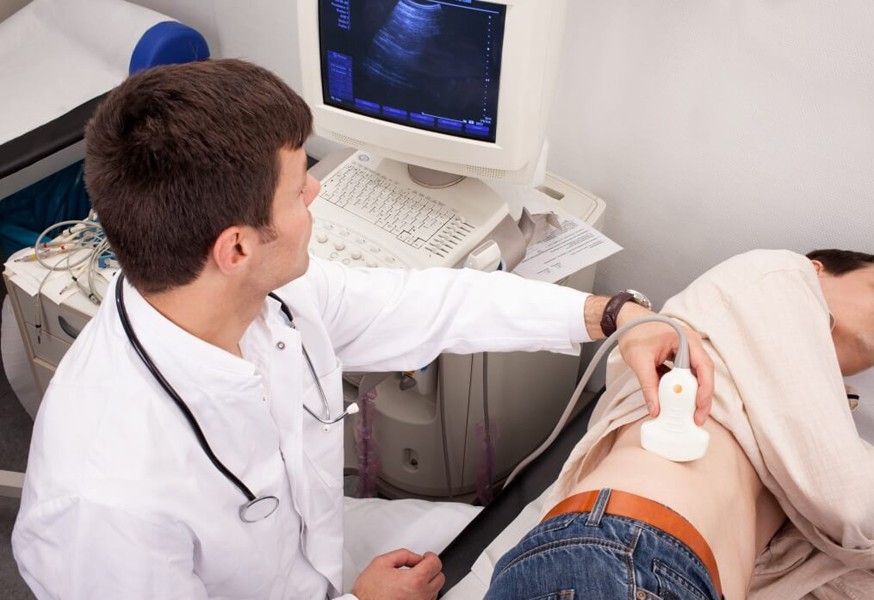
Реноваскулярная артериальная гипертензия может быть диагностирована с помощью нескольких специфических методов. При своевременном установлении правильного диагноза заболевание можно не только остановить, но и полностью вылечить. Если есть даже незначительные основания подозревать наличие этого недуга, подтвердить диагноз можно с помощью рентгенографии, ультразвукового исследования или ангиографии.
При одностороннем стенозе, результаты исследований покажут, что одна из почек меньше другой. Также можно будет выявить изменения, связанные с функцией почек. Если наблюдаются нарушения в их работе, рекомендуется провести радиоизотопную ренографию, хотя этот метод не всегда является надежным. Более информативным считается ангиография почечных артерий. Этот метод диагностики позволяет определить причины, приведшие к развитию патологического процесса, а также выяснить локализацию стеноза и необходимость хирургического вмешательства.
https://youtube.com/watch?v=U__FJJkT-Fg
Лечение недуга
Реноваскулярная артериальная гипертензия требует специального подхода к лечению. Прежде чем назначать терапию, врачу необходимо устранить причину, вызывающую сужение сосудов. Также важно восстановить нормальное кровообращение в поражённой почке, что поможет избежать осложнений и нормализовать артериальное давление. Своевременная диагностика и адекватное лечение способствуют более быстрому выздоровлению.
Если реноваскулярная артериальная гипертензия требует хирургического вмешательства, то при одностороннем поражении почки, скорее всего, будет принято решение о её удалении. В последние годы такие операции проводятся только в случаях сильного поражения органа или его практически полной недееспособности. Чаще всего выполняются операции, направленные на сохранение больной почки. Эффективность лечения во многом зависит от того, на каком этапе была выявлена патология.
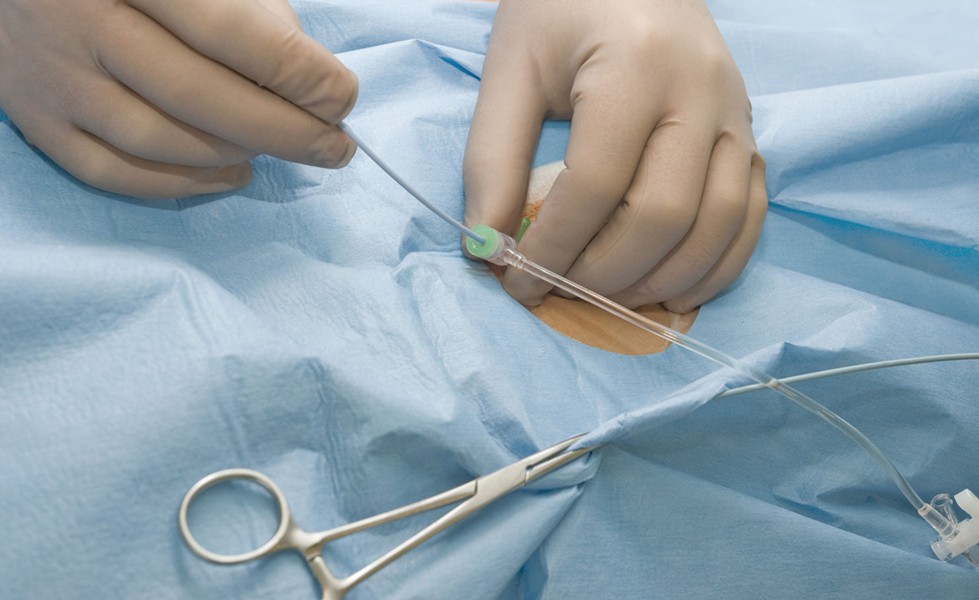
Врачи часто отдают предпочтение хирургическому вмешательству, так как использование различных медикаментов может привести к множеству дополнительных осложнений и потребовать значительных финансовых затрат. В то же время, правильно проведённая операция восстанавливает проходимость артерий и стабилизирует кровоток. Обычно хирургические вмешательства могут быть как открытыми, так и чрескожной ангиопластикой.
Чрескожная ангиопластика считается менее травматичным методом, так как для её проведения не требуется общий наркоз. Кроме того, пациенты после такой процедуры быстро восстанавливаются.
При ангиопластике вводится катетер с баллоном, который помещается в поражённую почку. Эта манипуляция осуществляется через бедренную артерию.
Если требуется открытая операция, то, скорее всего, будут удалены не только бляшки, но и поражённая часть сосуда. Удалённый участок может быть заменён искусственным сосудом или же собственным здоровым сосудом пациента. Такой подход позволяет избежать турбулентности в кровотоке. Во время открытой операции также есть возможность провести протезирование других крупных артерий, если у пациента наблюдается атеросклероз. Однако открытое хирургическое вмешательство связано с риском серьёзных осложнений, вызванных наркозом и значительной потерей крови.
Возможный исход после оперативного вмешательства
Реноваскулярная артериальная гипертензия, поддающаяся хирургическому лечению, во многом зависит от возраста пациента и особенностей развития стеноза. Чрескожная ангиопластика позволяет устранить причины, способствующие повышению артериального давления, и способствует его нормализации. Следует отметить, что положительный результат достигается в 90% случаев.
Если реноваскулярная артериальная гипертензия обусловлена атеросклерозом почечной артерии, прогноз может быть менее оптимистичным. В таких ситуациях исход часто оказывается менее благоприятным. Врачи сталкиваются с трудностями в лечении пациентов с диабетом, а также тех, кто страдает от выраженного атеросклероза и хронической гипертензии.
При наличии ишемического поражения почки важно сохранить её функциональные возможности. Обычно этого удается достичь в большинстве случаев. При артериальном стенозе пациентам чаще всего проводят чрескожную ангиопластику с последующим стентированием, что особенно актуально при значительном закрытии сосуда.
Консервативные методики лечения
Реноваскулярная артериальная гипертензия может лечиться как немедикаментозными, так и медикаментозными методами. В случае отказа от лекарств необходимо придерживаться определённой диеты, особенно ограничивая потребление соли. Также крайне важно бросить курить.
Терапевтические подходы к лечению реноваскулярной артериальной гипертензии показывают хорошие результаты при системном поражении сосудов. Даже пациенты с тяжелыми формами заболевания могут достичь значительного улучшения.
Консервативные методы чаще всего применяются при атеросклеротическом стенозе и фибромускулярной дисплазии. В таких случаях обычно назначаются ингибиторы АПФ, блокаторы ангиотензиновых рецепторов и другие антигипертензивные препараты.
При тяжелых формах заболевания пациентам может потребоваться до пяти различных медикаментов. Ингибиторы АПФ и блокаторы рецепторов ангиотензина могут быть эффективны только на ранних стадиях болезни. Более мощное воздействие оказывают блокаторы ангиотензиновых рецепторов, которые назначаются только при двустороннем стенозе, так как они могут повлиять на развитие почечной недостаточности.
Обычно применение одного препарата не даёт желаемого эффекта, поэтому пациентам назначают диуретики, а также бета- и альфа-адреноблокаторы.
https://youtube.com/watch?v=Qc0JGvvaAzM
Заключение
На практике наблюдается, что поздняя диагностика реноваскулярной гипертензии, при отсутствии адекватной терапии, может привести к серьезным последствиям. Это связано с высоким риском возникновения осложнений. В то же время, раннее выявление заболевания в сочетании с применением современных методов лечения позволяет пациенту эффективно управлять прогрессированием болезни.
Профилактика реноваскулярной гипертензии
Профилактика реноваскулярной гипертензии включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания, а также на его раннюю диагностику и лечение. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
1. Контроль факторов риска: Одним из наиболее важных аспектов профилактики реноваскулярной гипертензии является контроль за факторами риска, такими как артериальная гипертензия, сахарный диабет, ожирение и дислипидемия. Регулярное измерение артериального давления, мониторинг уровня глюкозы и липидов в крови, а также поддержание нормального веса могут значительно снизить вероятность развития заболевания.
2. Здоровый образ жизни: Ведение здорового образа жизни играет ключевую роль в профилактике реноваскулярной гипертензии. Это включает в себя сбалансированное питание, богатое фруктами, овощами, цельными злаками и нежирными белками, а также ограничение потребления соли и насыщенных жиров. Регулярная физическая активность, такая как ходьба, плавание или занятия спортом, способствует улучшению сердечно-сосудистого здоровья и снижению артериального давления.
3. Отказ от вредных привычек: Курение и злоупотребление алкоголем являются значительными факторами риска для развития реноваскулярной гипертензии. Отказ от курения и умеренное потребление алкоголя могут существенно снизить риск возникновения заболевания и улучшить общее состояние здоровья.
4. Регулярные медицинские осмотры: Профилактика реноваскулярной гипертензии также включает в себя регулярные медицинские осмотры, особенно для людей с предрасположенностью к сердечно-сосудистым заболеваниям. Раннее выявление и лечение гипертензии и других сопутствующих заболеваний могут предотвратить развитие реноваскулярной гипертензии.
5. Образование и информирование: Повышение осведомленности о реноваскулярной гипертензии и ее факторах риска среди населения также является важным аспектом профилактики. Образовательные программы, направленные на информирование о симптомах, методах диагностики и лечения, могут помочь людям своевременно обратиться за медицинской помощью и изменить образ жизни.
Таким образом, профилактика реноваскулярной гипертензии требует комплексного подхода, включающего контроль факторов риска, здоровый образ жизни, отказ от вредных привычек, регулярные медицинские осмотры и образовательные инициативы. Эти меры могут значительно снизить риск развития заболевания и улучшить качество жизни пациентов.
Роль мультидисциплинарного подхода в лечении
Мультидисциплинарный подход в лечении реноваскулярной гипертензии (РГ) представляет собой интеграцию усилий различных специалистов, что позволяет обеспечить более комплексное и эффективное лечение пациентов. Реноваскулярная гипертензия, как правило, обусловлена стенозом почечных артерий, что приводит к повышению артериального давления и может вызвать серьезные осложнения, такие как сердечно-сосудистые заболевания и почечная недостаточность. Поэтому важно, чтобы в процессе диагностики и лечения принимали участие врачи различных специальностей, включая кардиологов, нефрологов, сосудистых хирургов и радиологов.
Первоначально, при подозрении на реноваскулярную гипертензию, пациент должен быть направлен к нефрологу для проведения углубленного обследования. Это может включать в себя не только стандартные анализы крови и мочи, но и инструментальные методы, такие как ультразвуковое исследование почек, магнитно-резонансная ангиография или компьютерная томография с контрастом. Эти исследования помогают установить наличие стеноза почечных артерий и оценить степень его выраженности.
После подтверждения диагноза, в зависимости от степени стеноза и общего состояния пациента, может потребоваться консультация сосудистого хирурга. В случаях, когда стеноз значительный и медикаментозная терапия неэффективна, хирургическое вмешательство может быть показано. Сосудистые хирурги могут предложить такие методы, как ангиопластика с установкой стента или хирургическая реваскуляризация. Эти процедуры направлены на восстановление нормального кровотока в почечных артериях и, как следствие, на снижение артериального давления.
Кроме того, кардиологи играют важную роль в управлении сопутствующими сердечно-сосудистыми заболеваниями, которые могут усугублять течение реноваскулярной гипертензии. Они могут назначить антигипертензивные препараты, такие как ингибиторы АПФ или антагонисты рецепторов ангиотензина II, которые не только помогают контролировать давление, но и защищают почки от дальнейшего повреждения.
Также важным аспектом является работа с диетологом, который может помочь пациенту скорректировать питание, снизить потребление соли и жиров, что также способствует контролю артериального давления. Психологи и специалисты по реабилитации могут быть вовлечены в процесс лечения для поддержки пациента в адаптации к изменениям в образе жизни и улучшения его психоэмоционального состояния.
Таким образом, мультидисциплинарный подход в лечении реноваскулярной гипертензии обеспечивает более полное и эффективное управление заболеванием, что в конечном итоге приводит к улучшению качества жизни пациентов и снижению риска серьезных осложнений. Слаженная работа команды специалистов позволяет не только эффективно контролировать артериальное давление, но и минимизировать последствия, связанные с реноваскулярной гипертензией.
Перспективы исследований и новые методы лечения
В последние годы наблюдается значительный прогресс в области изучения реноваскулярной гипертензии, что открывает новые горизонты для разработки эффективных методов лечения. Современные исследования сосредоточены на улучшении диагностики, понимании патофизиологических механизмов и внедрении инновационных терапевтических подходов.
Одним из наиболее перспективных направлений является использование молекулярной генетики для выявления предрасположенности к реноваскулярной гипертензии. Генетические маркеры могут помочь в ранней диагностике и прогнозировании течения заболевания, что, в свою очередь, позволит более точно подбирать индивидуальные схемы лечения.
В последние годы активно исследуются новые медикаментозные препараты, направленные на блокирование специфических молекул и путей, участвующих в развитии реноваскулярной гипертензии. Например, ингибиторы ренин-ангиотензин-альдостероновой системы (РААС) продолжают оставаться в центре внимания, но новые классы препаратов, такие как ингибиторы SGLT2 и антагонисты минералокортикоидных рецепторов, показывают многообещающие результаты в клинических испытаниях.
Кроме того, активно разрабатываются методы, направленные на восстановление нормального кровотока в почечных артериях. Одним из таких методов является эндоваскулярная реваскуляризация, которая включает в себя использование стентов и баллонной ангиопластики. Эти процедуры позволяют улучшить перфузию почек и, как следствие, снизить артериальное давление у пациентов с реноваскулярной гипертензией.
Также стоит отметить, что в последние годы наблюдается рост интереса к комбинированным методам лечения, которые включают как медикаментозную терапию, так и интервенционные процедуры. Комбинирование различных подходов может повысить эффективность лечения и снизить риск осложнений.
Наконец, важным аспектом будущих исследований является оценка долгосрочных результатов различных методов лечения реноваскулярной гипертензии. Необходимы масштабные клинические испытания, которые позволят определить оптимальные стратегии ведения пациентов и улучшить их качество жизни.
Таким образом, перспективы исследований и новые методы лечения реноваскулярной гипертензии открывают новые возможности для улучшения диагностики и терапии этого сложного заболевания. С учетом быстрого развития медицинских технологий и углубленного понимания патогенеза реноваскулярной гипертензии можно ожидать значительных успехов в этой области в ближайшие годы.