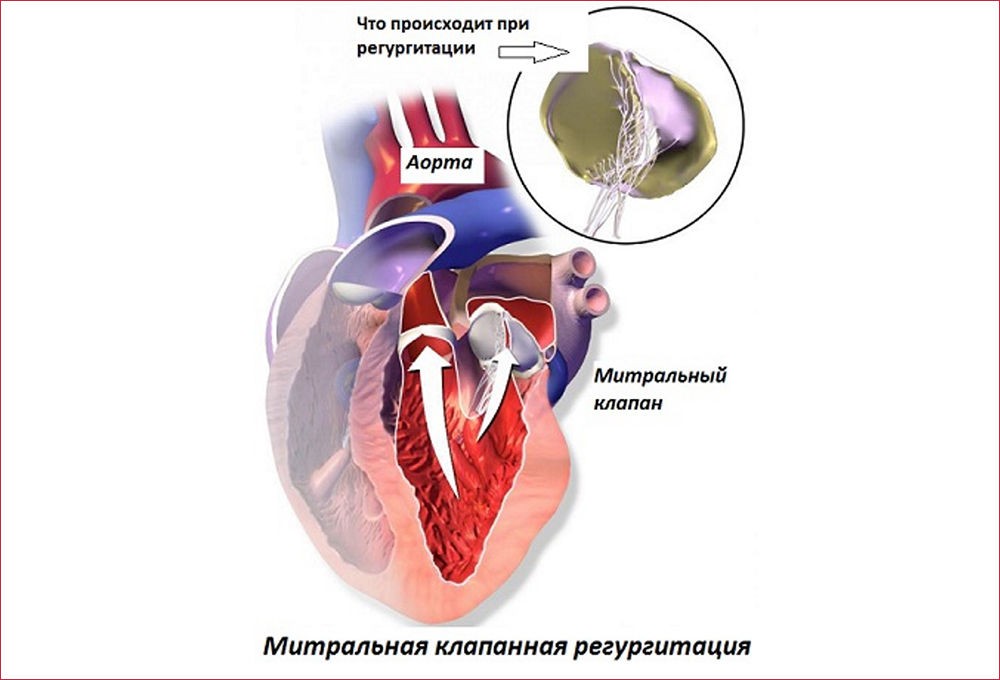
Аортальная регургитация — серьезное заболевание, вызванное недостаточностью аортального клапана, что приводит к обратному току крови из аорты в левый желудочек. Это состояние может вызвать сердечную недостаточность и другие осложнения. В статье рассмотрим основные причины и симптомы аортальной регургитации, а также методы диагностики и лечения. Это поможет читателям лучше понять болезнь и вовремя обратиться за медицинской помощью. Осознание данной темы важно для повышения осведомленности о здоровье и принятия обоснованных решений о лечении.
Степени и формы аортальной регургитации
Данная патология классифицируется на четыре степени в зависимости от объема кровотока:
- на первой степени поток крови не выходит за пределы выносящего тракта левого желудочка;
- на второй степени поток достигает передней митральной створки;
- на третьей степени поток доходит до уровня сосочковых мышц;
- на четвертой степени поток крови достигает стенки левого желудочка.
Основной причиной аортальной регургитации является недостаточность аортального клапана. Существует две формы этой патологии: хроническая и острая. При хронической форме со временем страдают коронарные артерии, снижается сократимость левого желудочка, развивается его дисфункция и увеличивается объем. Это может привести к серьезным и опасным осложнениям, которые в некоторых случаях могут закончиться летальным исходом.
В случае острой формы гемодинамика нарушается очень быстро, что требует немедленного вмешательства медицинских специалистов. В противном случае существует высокий риск развития кардиогенного шока.
https://youtube.com/watch?v=UIAYxgj921g
Аортальная регургитация представляет собой серьезное заболевание, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными симптомами являются одышка, усталость и сердцебиение, что может значительно ухудшить качество жизни пациента. При этом важно учитывать, что на ранних стадиях болезнь может протекать бессимптомно, что делает регулярные обследования особенно важными.
Методы лечения зависят от степени тяжести заболевания. Врачи рекомендуют консервативное лечение на начальных этапах, включая контроль артериального давления и применение диуретиков. Однако при выраженной регургитации и развитии сердечной недостаточности может потребоваться хирургическое вмешательство, такое как замена аортального клапана.
Прогноз при аортальной регургитации варьируется в зависимости от своевременности диагностики и лечения. Врачи подчеркивают, что раннее вмешательство может значительно улучшить качество и продолжительность жизни пациентов, поэтому важно не игнорировать симптомы и регулярно проходить медицинские осмотры.
https://youtube.com/watch?v=t-g-pkfmNyU
Причины аортальной регургитации
Основные причины острого течения:
- инфекционный эндокардит;
- расслоение восходящей аорты;
- серьезные травмы грудной клетки.
Главная причина умеренной хронической регургитации:
- двустворчатый или фенестрированный аортальный клапан в сочетании с тяжелой диастолической артериальной гипертензией.
Основные причины умеренной и тяжелой хронической регургитации у взрослых:
- идиопатическая дегенерация клапанов или корня аорты;
- ревматическое поражение аортального клапана;
- инфекционный эндокардит.
Ключевая причина патологии у детей:
- дефект межжелудочковой перегородки с пролапсом аортального клапана.
Дополнительные причины возникновения данной патологии:
- некоторые аутоиммунные заболевания;
- гипертония;
- атеросклероз;
- злокачественная гипертензия;
- последствия инфаркта миокарда;
- кардиомиопатия;
- заболевания органов пищеварения;
- повреждение клапана в результате побочного действия некоторых медикаментов (например, для снижения аппетита при ожирении);
- аортит, вызванный инфекционными заболеваниями (например, туберкулезом);
- кистозный медионекроз аорты;
- гигантоклеточный артериит и другие.
| Аспект | Описание | Примечания |
|---|---|---|
| Симптоматика | Ранние стадии: Часто бессимптомна. Может проявляться одышкой при физической нагрузке, утомляемостью, сердцебиением. | Симптомы могут развиваться постепенно и быть неспецифичными. |
| Поздние стадии: Выраженная одышка (в покое, ортопноэ, пароксизмальная ночная одышка), стенокардия (боли в груди), головокружения, обмороки, отеки нижних конечностей. | Связаны с развитием сердечной недостаточности и ишемии миокарда. | |
| Физикальные признаки: Широкое пульсовое давление, «пляска каротид», симптом Мюссе (покачивание головы в такт пульсу), шум Флинта, протодиастолический шум над аортой. | Обнаруживаются при осмотре и аускультации. | |
| Методы диагностики | Эхокардиография (ЭхоКГ): Основной метод. Оценивает степень регургитации, размеры камер сердца, функцию левого желудочка, состояние аортального клапана. | Трансторакальная ЭхоКГ является скрининговым методом, чреспищеводная ЭхоКГ – для уточнения деталей. |
| ЭКГ: Может выявлять признаки гипертрофии левого желудочка, аритмии. | Неспецифична для диагностики самой регургитации. | |
| Рентгенография грудной клетки: Увеличение размеров сердца, признаки застоя в легких. | Показывает косвенные признаки. | |
| МРТ сердца: Более точная оценка объемов регургитации, размеров и функции желудочков. | Используется в сложных случаях или при неинформативности ЭхоКГ. | |
| Катетеризация сердца: Измерение давления в камерах сердца, оценка степени регургитации. | Инвазивный метод, применяется редко, в основном перед операцией. | |
| Методы лечения | Консервативное лечение: Диуретики (для уменьшения отеков), ингибиторы АПФ/БРА (для снижения постнагрузки), бета-блокаторы (при тахикардии). | Направлено на облегчение симптомов и замедление прогрессирования. |
| Хирургическое лечение: | Показано при выраженной регургитации и/или наличии симптомов, дисфункции левого желудочка. | |
| — Протезирование аортального клапана: Замена пораженного клапана механическим или биологическим протезом. | Наиболее распространенный метод. | |
| — Пластика аортального клапана: Восстановление собственного клапана (реже, при определенных условиях). | Предпочтительнее, если возможно, для сохранения собственного клапана. | |
| — TAVI (транскатетерная имплантация аортального клапана): Менее инвазивный метод для пациентов высокого хирургического риска. | Развивающийся метод, показания расширяются. | |
| Прогноз | Бессимптомная легкая/умеренная регургитация: Благоприятный, при регулярном наблюдении. | Риск прогрессирования до выраженной регургитации. |
| Выраженная регургитация без симптомов: Требует тщательного наблюдения, риск развития симптомов и дисфункции ЛЖ. | Показания к операции могут быть при бессимптомной дисфункции ЛЖ. | |
| Выраженная регургитация с симптомами: Без лечения прогноз неблагоприятный, высокая смертность. | Хирургическое лечение значительно улучшает прогноз. | |
| После операции: Прогноз зависит от возраста пациента, функции левого желудочка до операции, наличия сопутствующих заболеваний. | Большинство пациентов после успешной операции возвращаются к нормальной жизни. | |
| Осложнения: Сердечная недостаточность, аритмии, инфекционный эндокардит, внезапная сердечная смерть. | Риск осложнений выше при отсутствии лечения или позднем обращении. |
Симптомы регургитации аортального клапана
При хроническом течении заболевания симптомы могут долгое время не проявляться, а затем возникают в следующем виде:
- одышка (сначала появляется при физической активности, а при отсутствии лечения — даже в покое);
- брадикардия, чаще всего ночью;
- стенокардия, также в ночное время.
Симптомы острого течения регургитации включают:
- выраженная одышка;
- предобморочные состояния и обмороки;
- снижение артериального давления;
- болевые ощущения в грудной клетке;
- общая слабость;
- внезапная утомляемость;
- бледность кожи;
Важно! Если вы заметили подобные симптомы, необходимо срочно обратиться к врачу!
Кроме того, аортальная регургитация может сопровождаться отёком лёгких, при котором наблюдаются следующие признаки:
- хриплое дыхание;
- влажные хрипы в легких;
- ощущение нехватки воздуха;
- синюшность кожи;
- при кашле выделяется мокрота с пеной и кровью;
- тоны сердца становятся приглушенными.
Диагностика аортальной регургитации
Диагностический процесс проходит в несколько этапов. На первом этапе врач проводит осмотр пациента, фиксирует его жалобы, измеряет артериальное давление и прослушивает сердечные тоны.
При осмотре могут быть выявлены следующие признаки:
- легкое покачивание головы в такт пульсации сердца;
- пульсация сонных артерий;
- дрожание в области сердца;
- шумы на аорте и другие.
Если врач замечает какие-либо аномалии, он назначает дополнительные исследования, которые включают:
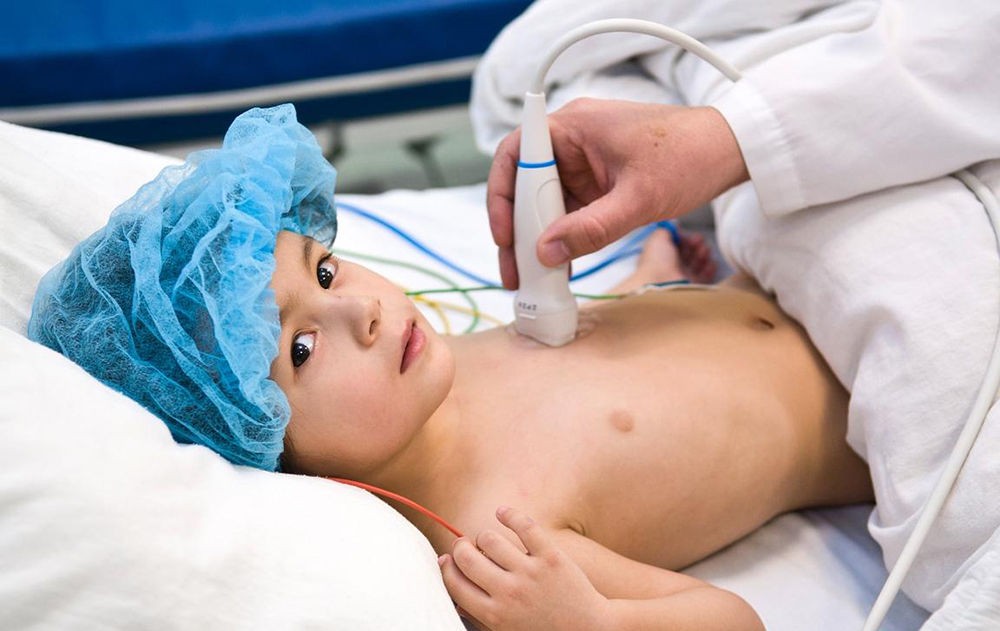
- Эхокардиография: это наиболее информативный метод диагностики. Существует двухмерная эхокардиография, которая позволяет определить размер корня аорты, характеристики левого желудочка, степень легочной гипертензии и другие важные параметры. Также используется эхокардиография с допплерометрией, позволяющая оценить скорость кровотока. Этот метод помогает прогнозировать развитие заболевания и выявляет нарушения кровообращения даже на бессимптомных стадиях.
- Рентгенография: позволяет оценить степень гипертрофии левого желудочка и восходящей части аорты, а также выявить наличие кальцинатов.
- Электрокардиография: помогает обнаружить перегрузку левых отделов сердца, однако на ранних стадиях заболевания может быть неинформативной.
- Коронарография: проводится перед хирургическим вмешательством на сердце, в других случаях не используется для диагностики.
- Фонокардиография и другие методы.
Лечение регургитации аортального клапана
Лечение можно разделить на два основных типа:
- фармакотерапия;
- хирургическое вмешательство.
Медикаментозное лечение
Медикаментозное лечение направлено на снижение верхнего артериального давления и уменьшение обратного тока крови. Для улучшения работы левого желудочка чаще всего используют вазодилататоры, такие как «Гидралазин» и другие. Однако стоит отметить, что эти препараты назначаются только при тяжелых формах заболевания; если регургитация выражена слабо или умеренно, их применение нецелесообразно. Также вазодилататоры могут быть рекомендованы пациентам, которые отказались от хирургического лечения, или тем, кто уже перенес операцию. При незначительной регургитации обычно назначают диуретики, например, «Верошпирон», а также ингибиторы АПФ, такие как «Лизиноприл». Кроме того, пациентам рекомендуется уменьшить физическую активность и регулярно проходить обследования у кардиолога.
Оперативное вмешательство
Оперативное вмешательство рекомендуется в следующих случаях:
- если симптомы регургитации проявляются как при обычной физической активности, так и в состоянии покоя;
- если установлена тяжёлая или острая форма заболевания;
- если симптомы отсутствуют, но наблюдается значительная дилатация.
Суть хирургической процедуры заключается в удалении повреждённого клапана и установке на его место искусственного импланта. Это полостная операция, которая сопряжена с высоким риском возникновения осложнений. Она не рекомендуется пациентам, перенёсшим инфаркт миокарда, а также тем, у кого имеется выраженная недостаточность левого желудочка. В дальнейшем для предотвращения осложнений, таких как инфекционный эндокардит, который может привести к повторному развитию заболевания, назначаются курсы антибиотиков при проведении любых инвазивных процедур, включая лечение и удаление зубов.
Прогноз регургитации аортального клапана
Прогноз состояния пациента зависит как от стадии основного заболевания, так и от степени регургитации. Не менее важным является своевременное лечение, особенно хирургическое вмешательство. В случае его отсутствия сердечная недостаточность может развиться в течение двух лет после появления первых симптомов.
Все приведенные ниже прогнозы основаны на условии своевременной замены клапана. При минимальной и умеренной регургитации (1 и 2 степень) вероятность благоприятного исхода в течение ближайших 10 лет составляет 80-95%. Этот показатель подчеркивает значимость ранней диагностики патологии. С увеличением степени регургитации прогноз ухудшается: при 3 степени он составляет около 50%, а при 4 степени риск внезапной сердечной смерти значительно возрастает, особенно при остром течении заболевания.
Для улучшения прогноза всем пациентам, независимо от стадии заболевания, рекомендуется придерживаться здорового образа жизни, который включает в себя:
- отказ от вредных привычек (избегание алкоголя в больших количествах и курения);
- соблюдение режима питания (регулярное и сбалансированное питание без переедания);
- контроль массы тела;
- оптимизация физической активности (предпочтение прогулкам на свежем воздухе и умеренным упражнениям вместо интенсивных тренировок);
- минимизация стрессовых ситуаций.
Регулярно проходите профилактические обследования, при первых признаках заболевания обращайтесь к врачу и придерживайтесь здорового образа жизни — это поможет избежать множества серьезных заболеваний. Берегите свое здоровье!
https://youtube.com/watch?v=WWp-YHk15Ok
Профилактика аортальной регургитации
Профилактика аортальной регургитации включает в себя несколько ключевых аспектов, направленных на снижение риска развития этого заболевания и его осложнений. Основные меры профилактики можно разделить на первичную и вторичную.
Первичная профилактика направлена на предотвращение факторов риска, которые могут привести к развитию аортальной регургитации. К таким факторам относятся:
- Контроль артериальной гипертензии: Высокое артериальное давление может способствовать повреждению аортального клапана. Регулярное измерение давления и соблюдение рекомендаций врача по его контролю являются важными мерами.
- Лечение инфекционного эндокардита: Инфекции, такие как эндокардит, могут повредить аортальный клапан. Профилактика инфекций, особенно у пациентов с предрасположенностью, включает в себя использование антибиотиков перед стоматологическими и хирургическими процедурами.
- Отказ от курения: Курение является фактором риска для сердечно-сосудистых заболеваний. Отказ от курения может снизить риск развития аортальной регургитации и других сердечно-сосудистых заболеваний.
- Здоровый образ жизни: Сбалансированное питание, регулярная физическая активность и поддержание нормального веса способствуют общему улучшению состояния сердечно-сосудистой системы.
Вторичная профилактика включает в себя меры, направленные на предотвращение прогрессирования заболевания у пациентов, у которых уже диагностирована аортальная регургитация. К таким мерам относятся:
- Регулярные медицинские осмотры: Пациенты с аортальной регургитацией должны проходить регулярные обследования у кардиолога для мониторинга состояния клапана и выявления возможных осложнений.
- Медикаментозная терапия: В некоторых случаях может потребоваться назначение медикаментов для контроля симптомов и замедления прогрессирования заболевания. Это может включать диуретики, бета-блокаторы и другие препараты, назначаемые врачом.
- Хирургическое вмешательство: В случае значительной регургитации или ухудшения состояния пациента может потребоваться хирургическая коррекция, такая как замена аортального клапана. Ранняя диагностика и своевременное вмешательство могут существенно улучшить прогноз.
Важно отметить, что профилактика аортальной регургитации требует комплексного подхода и активного участия пациента в своем здоровье. Соблюдение рекомендаций врачей, регулярные обследования и здоровый образ жизни могут значительно снизить риск развития этого заболевания и улучшить качество жизни пациентов.
Роль образа жизни в управлении состоянием
Образ жизни играет ключевую роль в управлении состоянием пациентов с аортальной регургитацией. Правильные привычки и изменения в образе жизни могут значительно улучшить качество жизни и замедлить прогрессирование заболевания. Важно учитывать несколько аспектов, которые могут оказать влияние на состояние пациента.
Физическая активность: Регулярные физические упражнения помогают поддерживать сердечно-сосудистую систему в хорошем состоянии. Однако важно выбирать виды активности, которые не перегружают сердце. Рекомендуются умеренные аэробные нагрузки, такие как ходьба, плавание или велоспорт. Перед началом любой программы тренировок необходимо проконсультироваться с врачом, чтобы определить безопасный уровень нагрузки.
Питание: Здоровое питание также имеет большое значение. Диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, может помочь контролировать вес и уровень холестерина, что, в свою очередь, снижает нагрузку на сердце. Ограничение потребления соли и насыщенных жиров может помочь в контроле артериального давления и уменьшении риска сердечно-сосудистых заболеваний.
Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя могут усугубить состояние сердца и привести к осложнениям. Отказ от курения и ограничение потребления алкоголя являются важными шагами в управлении аортальной регургитацией. Поддержка со стороны специалистов и групп поддержки может помочь в этом процессе.
Управление стрессом: Хронический стресс может негативно сказаться на здоровье сердца. Практики релаксации, такие как йога, медитация и глубокое дыхание, могут помочь снизить уровень стресса и улучшить общее состояние. Также важно находить время для отдыха и занятий, которые приносят удовольствие.
Регулярные медицинские осмотры: Пациенты с аортальной регургитацией должны регулярно посещать врача для мониторинга состояния. Это позволяет своевременно выявлять изменения и корректировать лечение. Важно следить за симптомами и сообщать врачу о любых новых проявлениях, таких как одышка, усталость или отеки.
В заключение, изменения в образе жизни могут существенно повлиять на течение аортальной регургитации. Комплексный подход, включающий физическую активность, правильное питание, отказ от вредных привычек и управление стрессом, поможет пациентам улучшить качество жизни и замедлить прогрессирование заболевания. Консультации с врачом и регулярные осмотры являются неотъемлемой частью успешного управления состоянием.
Современные исследования и перспективы лечения
Аортальная регургитация (АР) представляет собой состояние, при котором происходит обратный ток крови из аорты в левый желудочек сердца через неполностью закрывающийся аортальный клапан. В последние годы исследования в области диагностики и лечения АР значительно продвинулись, что открывает новые горизонты для пациентов с этим заболеванием.
Современные методы диагностики, такие как эхокардиография, магнитно-резонансная томография (МРТ) сердца и компьютерная томография (КТ), позволяют более точно оценить степень регургитации, размеры сердца и функцию левого желудочка. Эти технологии помогают врачам не только в диагностике, но и в мониторинге прогрессирования заболевания, что особенно важно для определения времени хирургического вмешательства.
Что касается лечения, то в зависимости от степени выраженности АР и наличия симптомов, подходы могут варьироваться. В начальных стадиях заболевания, когда симптомы отсутствуют, может быть рекомендовано динамическое наблюдение. Однако при прогрессировании симптомов, таких как одышка, усталость и боли в груди, показано хирургическое вмешательство. В последние годы наблюдается рост интереса к минимально инвазивным методам, таким как транскатетерная имплантация аортального клапана (TAVI), которая позволяет заменить поврежденный клапан без необходимости открытой операции.
Исследования показывают, что TAVI может быть эффективным и безопасным вариантом для пациентов с высоким хирургическим риском, а также для пожилых людей. Кроме того, продолжаются клинические испытания новых клапанов и технологий, которые могут улучшить результаты лечения и снизить риск осложнений. В частности, разрабатываются биопротезы с улучшенными характеристиками, которые могут обеспечить более длительный срок службы и меньшую вероятность тромбообразования.
Также стоит отметить, что в последние годы активно исследуются фармакологические методы лечения, направленные на замедление прогрессирования АР. Применение препаратов, таких как ингибиторы ангиотензин-превращающего фермента (АПФ) и бета-блокаторы, может помочь в контроле артериального давления и улучшении функции сердца, однако их эффективность в отношении самой регургитации требует дальнейших исследований.
Таким образом, современные исследования в области аортальной регургитации открывают новые возможности для диагностики и лечения этого состояния. С учетом индивидуальных особенностей каждого пациента, выбор оптимальной стратегии лечения становится более точным и обоснованным, что в конечном итоге способствует улучшению качества жизни пациентов и увеличению их продолжительности жизни.